2. 云南省疾病预防控制中心性病艾滋病防制所, 云南 昆明 650000;
3. 昆明医科大学公共卫生学院流行病学和预防医学系, 云南 昆明 650500
2. Department of STDs&AIDS Prevention, Yunnan Center for Disease Control and Prevention, Kunming 650000, China;
3. Department of Epidemiology and Preventive Medicine, School of Public Health, Kunming Medical University, Kunming 650500, China
随着人类免疫缺陷病毒(human immunodeficiency virus, HIV)感染者/获得性免疫缺陷综合征(艾滋病, acquired immunodeficiency syndrome,AIDS)病例早发现和有效抗病毒治疗(antiretroviral therapy, ART)的推广,以及医疗水平的提高,HIV感染/AIDS患者期望寿命得到以延长,AIDS已被广泛视为可控制的慢性传染病[1],但每年仍有相当数量的HIV感染者/AIDS患者死亡, 且死亡率高于一般人群[2],给社会和家庭造成了严重的经济负担[3],因此,减少HIV感染/AIDS患者死亡是AIDS防治的重点工作。目前,HIV感染/AIDS患者死因分布已发生改变[1-3],适当的HIV疾病并发症管理能促进死亡率的进一步下降。本课题组先前对云南省玉溪市不同性别、不同年龄、一年内死亡和ART前CD4+ T淋巴细胞(简称CD4)自然变化等条件对HIV/AIDS生存的影响开展研究[4-7],在此基础上,本研究系统回顾我市1995—2018年HIV感染/AIDS死亡原因,分析生存情况及其影响因素。
1 资料与方法 1.1 资料来源数据来源于1995年1月1日—2018年12月31日国家艾滋病综合防治数据信息管理系统的历史卡片和随访表。纳入标准:(1)报告现住址为云南省玉溪市的HIV感染/AIDS病例;(2)审核标志为“已终审卡”;(3)病例类型为“确诊病例”或“临床诊断病例(31例,2006年以前上报)”;(4)户籍为中国大陆;(5)诊断后至少有一次随访记录;(6)年龄≥15岁。具体流程见图 1。
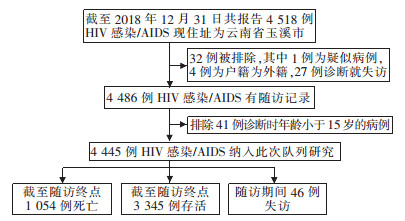 |
| 图 1 1995—2018年玉溪市HIV感染/AIDS病例全死因及生存分析纳入流程图 Figure 1 Inclusion process of HIV/AIDS in Yuxi City, 1995-2018 |
采用回顾性队列研究方法,对符合标准纳入队列的研究对象进行描述性分析,利用寿命表法计算HIV感染/AIDS病例各年生存率,采用Cox比例风险模型分析HIV感染/AIDS病例生存时间的影响因素。研究起点为HIV感染/AIDS病例的确诊时间,终点时间为2018年12月31日。观察结局事件为HIV感染/AIDS病例死亡,失访、观察结束仍存活的研究对象按删失事件处理,其中失访以最后一次随访状态为“失访”的随访日期为其最后观察日期。收集HIV感染/AIDS病例的一般人口学、行为学、曾经或现在ART情况、基线CD4+T值等信息。
死亡原因确定及分类方法:参照CoDe项目中的死因编码系统对所有死亡原因(包括机会性感染、AIDS相关肿瘤、其他AIDS相关疾病、非AIDS相关感染、肝炎及其他非AIDS相关原因等)分类[6],主要分AIDS相关死亡和非AIDS相关死亡2大类,前者包括机会性感染和AIDS相关肿瘤,后者为除此之外的其他。
1.3 质量控制国家、省、市、县(区)各级疾控中心每年组织开展病例报告和随访数据质量核查,确保数据准确性、完整性和可靠性。
1.4 统计学处理应用Excel 2010软件对数据进行整理,应用SPSS 23.0完成统计分析。按每100人年计算HIV感染/AIDS患者死亡比例及其95%可信区间(95%CI);CD4+T值等偏态分布资料用中位数(M)和四分位数(IQR)描述;不同组间生存时间比较用Log-rank检验;Cox多因素回归分析采用向前逐步选择法(LR),选定进入标准α=0.10,剔除标准β=0.10,P < 0.05为差异有统计学意义。
2 结果 2.1 基本情况4445例HIV感染/AIDS病例基线年龄中位数为35(IQR:28~46)岁,男女比例约为1.8:1,以汉族(73.36%)、文化程度为初中及以下(80.58%)、已婚(53.45%)、农民/民工(70.78%)、异性传播(72.71%)、医疗机构检测(38.09%)、病程为HIV携带者(57.01%)、基线CD4+T < 200 个/μL(27.04%)和已接受ART(83.40%)为主。截至随访终点,共随访26 350.50人年,随访时间中位数为5.16(IQR:2.12~9.08)年,其中最短0年,最长23.50年。HIV感染/AIDS病例生存时间Cox单因素分析见表 1。
| 表 1 1995—2018年玉溪市HIV感染/AIDS病例基本情况及全死因风险的Cox单因素分析 Table 1 Univariate Cox analysis on characteristics and all-cause death risk of HIV-infected/AIDS patients in Yuxi City, 1995-2018 |

|
截至随访终点,死亡1 054例,总死亡率为4.00(95%CI:3.76~4.25)/100人年,中位生存时间为17.83(95%CI:15.81~19.86)年,第1、5、10、15、20年累计生存率分别为:0.89、0.78、0.65、0.46、0.26,诊断后一年内死亡概率为0.09,占死亡病例的36.24%(382/1 054),见表 2。接受ART的HIV感染/AIDS病例未观察到中位生存时间,平均生存时间为18.57(95%CI:18.05~19.10)年;未接受ART的HIV感染/AIDS病例中位生存时间为2.33(95%CI:1.83~2.83)年,平均生存时间为4.50(95%CI:4.07~4.92)年。ART对HIV感染/AIDS病例生存率造成的差异具有统计学意义(Log rank χ2=2 326.960,P < 0.001)。
| 表 2 1995—2018年玉溪市HIV感染/AIDS病例生存寿命表 Table 2 Life table of HIV-infected/AIDS patients in Yuxi City, 1995-2018 |
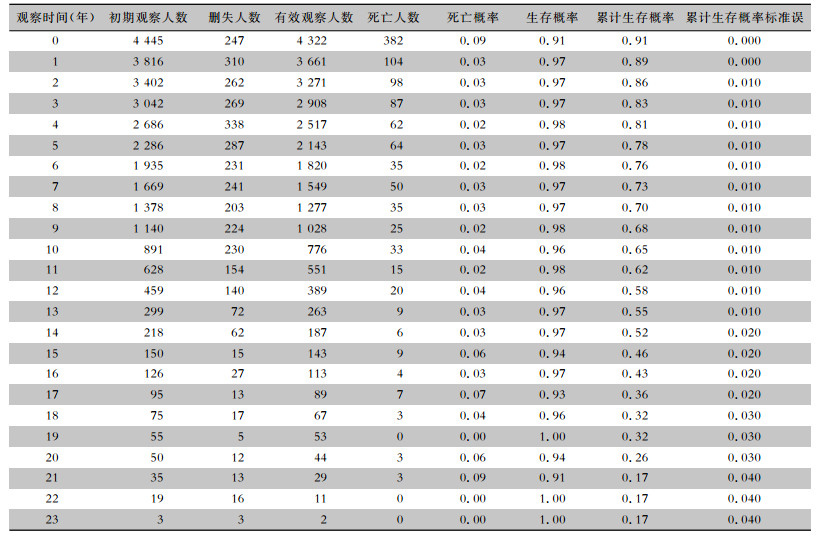
|
HIV感染/AIDS病例中,33.78%(356/1 054)死于AIDS相关性疾病,55.03%(580/1 054)死于非AIDS相关性疾病。机会性感染为主要死因,其次为吸毒过量、其他心血管疾病。死亡时年龄中位数为40(IQR:34~52)岁,死因为肺栓塞、其他心血管疾病、肝衰竭、心肌梗死或其他缺血性心脏病和其他呼吸系统疾病者死亡时年龄中位数≥50岁,死于吸毒过量者死亡时年龄中位数相对较小,见表 3。
| 表 3 1 054例HIV感染/AIDS病例死因分布及死亡时年龄 Table 3 Distribution of death causes and age at death of 1 054 HIV-infected/AIDS patients |

|
将单因素分析P < 0.05的因素纳入多因素Cox比例风险模型,结果显示,男性死亡风险是女性的1.423倍;死亡风险随年龄的增加而增加,30~、40~、50~和≥60岁年龄组分别是15~岁年龄组的1.677、2.171、3.096、5.150倍;其他民族是汉族的1.170倍;离异或丧偶是未婚的1.214倍;异性性传播、注射吸毒传播和其他传播分别是男男同性性传播的1.769、3.326、2.532倍;样本来源为婚/孕/产检、监管场所、医疗机构检测和其他检测分别是自愿咨询检测的0.575、0.432、1.413、0.591倍;现阶段病程为HIV感染者是AIDS患者的1.561倍;诊断时CD4+T在200~、< 200个/μL和不详组分别是≥500个/μL组的1.363、2.180、3.638倍;未接受ART是接受ART的10.410倍,见表 4。
| 表 4 1995—2018年玉溪市HIV感染/AIDS全死因风险的Cox多因素分析 Table 4 Multivariate Cox regression analysis on all-cause death risk of HIV-infected/AIDS patients in Yuxi City, 1995-2018 |
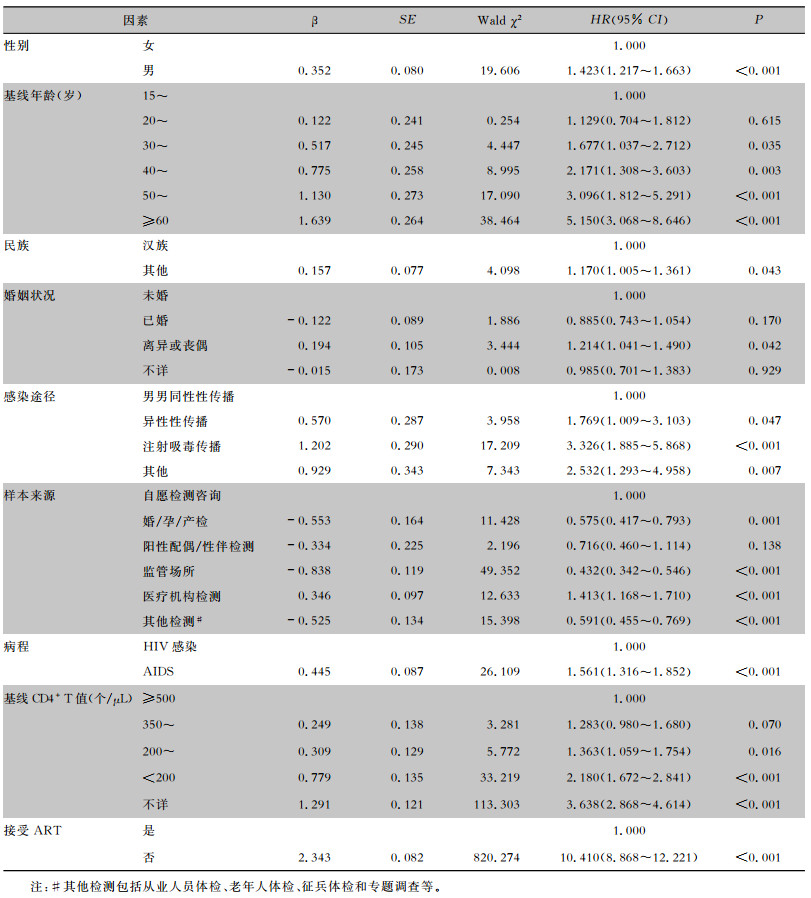
|
云南省玉溪市HIV感染/AIDS患者全死因死亡率为4.00/100人年,低于国内部分地区(5.37~10.17/100人年)[8-11],但高于欧美国家(2.66~3.12/100人年)[2, 12]。本组调查中83.40%的HIV感染/AIDS病例接受ART,国内调查中ART率为30.95%~72.68%,而欧美国家为74.04%~84.10%。同时,本次还发现未接受ART的HIV感染/AIDS患者死亡风险是接受ART的10.410倍,因此,我市全死因死亡率较低的最主要原因是较高的ART覆盖率。但在ART覆盖率相近的情况下,我市HIV感染/AIDS患者死亡率与欧美国家仍有一定差距,可能与欧美发达国家总体医疗水平较高,全人群期望寿命也高于我国有关。本次仍有36.24%在诊断后1年内死亡,因此“早发现、早治疗”仍是今后AIDS防治工作的重点[6]。HIV感染/AIDS患者在诊断后20年总体生存率大幅下降,可能由于时间跨度大,很少有人被随访至20年。
本研究显示,55.03%的患者死于非AIDS相关性疾病,主要得益于ART的推广降低了AIDS相关性疾病死亡[1, 13]。本市HIV感染/AIDS患者主要死因是机会性感染,HIV感染/AIDS患者死于机会性感染的感染率呈逐年下降趋势[1],说明存在死因累计效应,但仍然不能放松机会性感染预防性治疗。吸毒过量是本市HIV感染/AIDS患者第二死因,且死于吸毒过量者年龄相对较小,主要是吸毒者低年龄组不能准确判断身体对毒品耐受情况导致吸毒过量死亡,也有研究报道HIV感染/AIDS患者经常受到社会、家庭等的歧视、污名化等而选择吸毒过量自杀[14]。心血管疾病属于年龄相关性疾病,本研究显示,死于心血管疾病的HIV感染/AIDS患者年龄中位数小于普通人群,有研究认为感染HIV是心血管疾病独立危险因素[15],但也有研究认为与感染HIV无关,而是与ART标准药物(如替诺福韦)导致血脂异常有关[16];还有研究认为HIV感染/AIDS患者患糖尿病的风险高,而糖尿病是心血管疾病的危险因素[17-18]。
研究显示,男性死亡风险是女性的1.423倍,与研究[19-20]结果一致,可能与女性有更好的治疗依从性有关;也有学者指出生存时间与性别无关[21-22],自然背景下男性死亡率就高于女性。HIV感染/AIDS患者诊断时年龄越大死亡风险越高,与相关研究[9-11]报道一致,但此结论尚不能排除领先时间偏倚[23]。关于其他少数民族HIV感染/AIDS患者的死亡风险较汉族高的结论,与玉溪市感染的少数民族受教育程度普遍偏低,生活在卫生医疗资源稀缺的农村,对治疗认知和服药依从性差等有关,与民族本身无关。针对离异/丧偶死亡风险高于未婚的问题,Kposowa[24]在美国的纵向研究分析显示,男性人群中离异/丧偶死亡风险高于未婚,而女性人群中无差异;国内一些地区研究中也得出婚姻状况是HIV/AIDS的死亡风险因素[9, 11],但未深入挖掘分析,值得进一步研究。
本调查发现感染途径和样本来源是HIV感染/AIDS患者的死亡风险因素,主要归因于晚发现[6, 8-9]。本市针对男男性行为人群和注射吸毒人群开展了大量专项调查干预检测工作,大部分感染的男男性行为者和注射吸毒者能够被及时发现,而异性性传播者相对更为隐蔽,常规检测工作往往难于及时发现,不少HIV感染/AIDS患者到出现相关症状和体征后才到医疗机构就诊检测,发现时CD4+T已经很低或未做CD4+T就已死亡[6]。在及时发现的前提下,注射吸毒传播者的死亡风险仍是男男性行为的3.326倍,说明还有潜在的混杂因素影响注射吸毒传播者的生存时间,其原因可能有:第一,本市于1994年首次在注射吸毒人群中报告HIV/AIDS,而男男性行为人群首次报告时间为2006年,存在领先时间偏倚;第二,经注射吸毒感染HIV/AIDS的患者,CD4+T自然变化呈显著快速下降[25],合并多种感染(如HCV、HBV、结核分枝杆菌等),ART依从性不好导致治疗效果相对较差;第三,注射吸毒感染HIV/AIDS的机体免疫耐受低,容易导致吸毒过量死亡。基线CD4+T和当前所处病程也是影响HIV感染/AIDS患者生存时间的重要因素,基线CD4+T越低表示HIV感染/AIDS患者免疫系统破坏越严重,即便治疗后死亡风险也高,提示在评估HIV感染/AIDS患者具有好的依从性前提下,CD4+T水平越高治疗效果越好。
本研究的局限性:(1)不同医疗机构死因报告标准不统一(特别在2006年以前),同时有11.20%的死因为不详,可能会产生死因偏倚;(2)本次以确诊时间而非感染时间为起点对HIV感染/AIDS患者的生存时间进行分析,一定程度上影响了结果的准确性,存在领先时间偏倚;(3)本次研究数据跨度较大,存在失访偏倚,低估HIV感染/AIDS患者的死亡率;(4)HIV病毒载量、CD4/CD8比值、肝炎病毒合并感染状况和ART依从性等都可能影响HIV感染/AIDS患者生存时间,但本次未能收集到此类资料。
综上所述,玉溪市HIV感染/AIDS患者生存时间受多种因素影响,需继续巩固扩大检测和ART覆盖面,同时注重非AIDS相关死因,进行相应干预,可期有效延长HIV感染/AIDS患者生存时间。
利益冲突:所有作者均声明不存在利益冲突。
致谢: 感谢王晓雯博士精心指导和云南省玉溪市各县区疾控中心有关工作人员的大力支持。
| [1] |
Zhang F, Dou Z, Ma Y, et al. Effect of earlier initiation of antiretroviral treatment and increased treatment coverage on HIV-related mortality in China:a national observational cohort study[J]. Lancet Infect Dis, 2011, 11(7): 516-524. DOI:10.1016/S1473-3099(11)70097-4 |
| [2] |
Eyawo O, Franco-Villalobos C, Hull MW, et al. Changes in mortality rates and causes of death in a population-based cohort of persons living with and without HIV from 1996 to 2012[J]. BMC Infect Dis, 2017, 17(1): 174. DOI:10.1186/s12879-017-2254-7 |
| [3] |
GBD 2015 HIV Collaborators. Estimates of global, regional, and national incidence, prevalence, and mortality of HIV, 1980-2015:the Global Burden of Disease Study 2015[J]. Lancet HIV, 2016, 3(8): e361-e387. DOI:10.1016/S2352-3018(16)30087-X |
| [4] |
高良敏, 陈良, 鲁建波, 等. 玉溪市不同途径感染的HIV/AIDS死亡和生存情况比较分析[J]. 中国预防医学杂志, 2012, 13(10): 792-794. |
| [5] |
李世福, 付金翠, 陈黎跃, 等. 玉溪市老年人与青年人HIV/AIDS免疫状况及死亡情况对比分析[J]. 中国皮肤性病学杂志, 2014, 28(4): 382-383, 390. |
| [6] |
董文斌, 李世福, 赵金仙, 等. 云南省玉溪市HIV/AIDS死亡者中确证后1年内死亡比例及相关因素分析[J]. 中国公共卫生, 2018, 34(12): 1592-1598. |
| [7] |
董文斌, 李世福, 赵金仙, 等. HIV/AIDS抗病毒治疗前CD4+T淋巴细胞计数自然变化与治疗后免疫恢复及死亡率的相关性[J]. 中华疾病控制杂志, 2018, 22(12): 1229-1233. |
| [8] |
Li M, Tang W, Bu K, et al. Mortality among people living with HIV and AIDS in China:implications for enhancing lin-kage[J]. Sci Rep, 2016, 6: 28005. DOI:10.1038/srep28005 |
| [9] |
陈亮, 连巧龄, 张明雅, 等. 福建省1987-2017年HIV/AIDS诊断病例生存时间和影响因素分析[J]. 中国公共卫生, 2018, 34(12): 1603-1607. |
| [10] |
黄东升, 郑维斌, 杨家芳, 等. 1990-2012年云南省保山市HIV/AIDS病例全因死亡率及其影响因素研究[J]. 中国卫生统计, 2014, 31(3): 374-378. |
| [11] |
杨跃诚, 段松, 项丽芬, 等. 云南省德宏州1989-2011年HIV感染者死亡率及其影响因素研究[J]. 中华流行病学杂志, 2012, 33(10): 1026-1030. |
| [12] |
Parczewski M, Bander D, Leszczyszyn-Pynka M, et al. Risk of all-cause mortality in HIV infected patients is associated with clinical, immunologic predictors and the CCR5Δ32 deletion[J]. PLoS One, 2011, 6(7): e22215. DOI:10.1371/journal.pone.0022215 |
| [13] |
Hu R, Zhang F, Wang V, et al. Comparing outcomes of HIV-infected Chinese adults on antiretroviral therapy by CD4 count at treatment initiation:a nationwide retrospective observatio-nal cohort study, 2012-2014[J]. AIDS Patient Care STDS, 2017, 31(10): 413-420. DOI:10.1089/apc.2017.0133 |
| [14] |
Rossow I, Lauritzen G. Balancing on the edge of death:suicide attempts and life-threatening overdoses among drug addicts[J]. Addiction, 1999, 94(2): 209-219. DOI:10.1046/j.1360-0443.1999.9422095.x |
| [15] |
Desvarieux M, Boccara F, Meynard JL, et al. Infection duration and inflammatory imbalance are associated with atherosclerotic risk in HIV-infected never-smokers independent of antiretroviral therapy[J]. AIDS, 2013, 27(16): 2603-2614. DOI:10.1097/QAD.0b013e3283634819 |
| [16] |
Smith CJ, Ryom L, Weber R, et al. Trends in underlying causes of death in people with HIV from 1999 to 2011(D:A:D):a multicohort collaboration[J]. Lancet, 2014, 384(9939): 241-248. DOI:10.1016/S0140-6736(14)60604-8 |
| [17] |
Hentzien M, Dramé M, Allavena C, et al. Impact of age-related comorbidities on five-year overall mortality among elderly HIV-infected patients in the late HAART era-role of chronic renal disease[J]. J Nutr Health Aging, 2016, 20(4): 408-414. DOI:10.1007/s12603-015-0608-7 |
| [18] |
Rasmussen LD, Mathiesen ER, Kronborg G, et al. Risk of diabetes mellitus in persons with and without HIV:a Danish nationwide population-based cohort study[J]. PLoS One, 2012, 7(9): e44575. DOI:10.1371/journal.pone.0044575 |
| [19] |
Dou Z, Xu J, Jiao JH, et al. Gender difference in 2-year mortality and immunological response to ART in an HIV-infected Chinese population, 2006-2008[J]. PLoS One, 2011, 6(8): e22707. DOI:10.1371/journal.pone.0022707 |
| [20] |
邓玲, 刘中夫, 张石则, 等. 四川省凉山州2008-2013年艾滋病患者生存时间及影响因素分析[J]. 中华流行病学杂志, 2015, 36(6): 569-575. |
| [21] |
Suligoi B, Zucchetto A, Grande E, et al. Risk factors for early mortality after AIDS in the cART era:a population-based cohort study in Italy[J]. BMC Infect Dis, 2015, 15: 229. DOI:10.1186/s12879-015-0960-6 |
| [22] |
Cornell M, Schomaker M, Garone DB, et al. Gender diffe-rences in survival among adult patients starting antiretroviral therapy in South Africa:a multicentre cohort study[J]. PLoS Med, 2012, 9(9): e1001304. DOI:10.1371/journal.pmed.1001304 |
| [23] |
张娜, 刘慧鑫, 康殿民, 等. 临床结局观察性研究中的领先时间偏倚及控制[J]. 中华流行病学杂志, 2018, 39(5): 700-703. |
| [24] |
Kposowa AJ. Marital status and HIV/AIDS mortality:evidence from the US National Longitudinal Mortality Study[J]. Int J Infect Dis, 2013, 17(10): e868-e874. DOI:10.1016/j.ijid.2013.02.018 |
| [25] |
董文斌, 赵金仙, 李世福, 等. 未抗病毒治疗的HIV/AIDS患者CD4+T淋巴细胞快速下降和显著下降比例及相关因素[J]. 中国皮肤性病学杂志, 2018, 32(5): 529-535. |



