2. 甘肃省人民医院感染管理科, 甘肃 兰州 730000
2. Department of Healthcare-associated Infection Management, Gansu Provincial Hospital, Lanzhou 730000, China
抗菌药物不合理使用,免疫抑制剂应用,以及侵入性操作的开展,导致多重耐药菌(multidrug-resistant organism, MDRO)造成的感染日趋严峻,已严重影响医疗质量和患者安全[1]。2019年世界卫生组织将抗菌药物耐药性列为全球健康十大威胁之一[2]。MDRO指对通常敏感的常用3类或3类以上抗菌药物同时呈现耐药的细菌, 多重耐药也包括泛耐药(extensive drug resistance, XDR)和全耐药(pandrug, resistance, PDR)[3]。MDRO感染导致的感染性休克、重症监护病房(ICU)入院、器官衰竭和病死率校非MDRO感染者更高[4-8],MDRO感染给治疗、护理及医院感染预防与控制带来了极大的挑战[9],并且可能会出现更多并发症[10]。重症监护病房(ICU)患者通常免疫力低下,年龄较大且基础疾病严重,是医院感染的高发人群[11-13],导致患者病死率增高,住院时间延长和住院费用增加[14]。因此,研究拟对ICU中MDRO感染患者的感染现状及疾病谱分布情况进行分析,以期为ICU中MDRO感染防控,以及有效提高医疗质量、改进临床疗效的诊治策略和救治方法提供依据。
1 对象与方法 1.1 研究对象采用回顾性研究的方法,将甘肃省某三甲医院2018年1月—2020年12月ICU所有住院患者作为候选研究人群,总计获得5 298例ICU住院患者的资料。根据纳入、排除标准进一步筛选:住院时间不少于48 h的患者作为研究对象,否则予以排除。最后纳入研究的患者2 745例,783例感染MDRO,其中在ICU感染MDRO者589例,非ICU感染MDRO者194例。将589例在ICU感染MDRO的患者作为病例组,将1 962例ICU非MDRO感染患者作为对照组。
1.2 资料来源采取调阅电子病历、纸质病历以及与医院感染管理部门细菌监测软件数据库相结合的方式,获得研究对象的资料,主要包括:性别、年龄、患者预后、患者的科室来源情况、MDRO感染情况及基础疾病资料,其中基础疾病种类诊断的分类标准参考《疾病和有关健康的国际统计分类》(ICD-10)[15]。患者是否为ICU MDRO感染,应符合医院感染的诊断标准[16],医院感染指入院时不存在、也不处在潜伏期,医院内获得的感染,包括出院后才发病的情况[17]。同时,医院感染管理科对感染患者进行诊断,并将诊断结果上报到细菌监测软件,调取资料时一并获取。
1.3 统计分析应用SPSS 26.0对资料进行分析,计量资料采用例数与中位数结合四分位数间距M(P25,P75)表示,组间比较采用Wilcox秩和检验;计数资料采用率和构成比表示,组间比较采用χ2检验,P≤0.05为差异有统计学意义。
2 结果 2.1 MDRO感染情况分析2018年1月—2020年12月ICU 5 298例住院患者的感染情况,在ICU感染MDRO的总体构成逐渐增加,总体呈上升趋势,见表 1。
| 表 1 2018年1月—2020年12月住院患者ICU感染MDRO情况 Table 1 MDRO infection in patients in ICU from January 2018 to December 2020 |
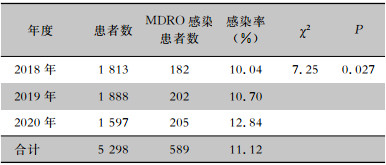
|
MDRO感染病例组与对照组患者性别、年龄分布情况比较,差异具有统计学意义;两组患者预后情况比较,差异也具有统计学意义(P < 0.001)。见表 2。
| 表 2 两组患者基本资料比较 Table 2 Comparison of basic data between two groups of patients |

|
对2018—2020年入住ICU后感染MDRO的589例患者进行科室来源分析,其中直接入住ICU后感染MDRO的患者在整个MDRO病例组群体中占比最高,三年均排名首位,其次分别为心外科、普通外科等。见表 3。
| 表 3 2018—2020年在ICU感染MDRO的患者科室来源 Table 3 Department sources of MDRO-infected patients in ICU from 2018 to 2020 |
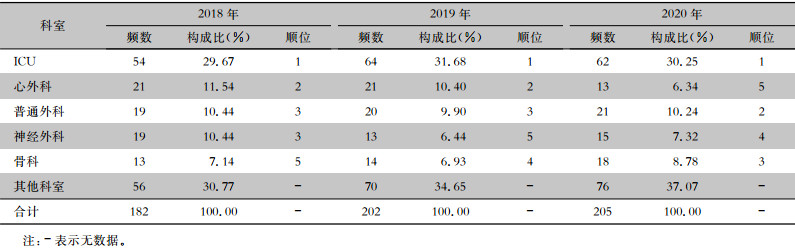
|
分析589例ICU感染MDRO患者的疾病谱,结果显示呼吸系统疾病居第一位。见表 4。
| 表 4 ICU感染MDRO患者疾病谱分布 Table 4 Distribution of disease spectrum of MDRO-infected patients in ICU |
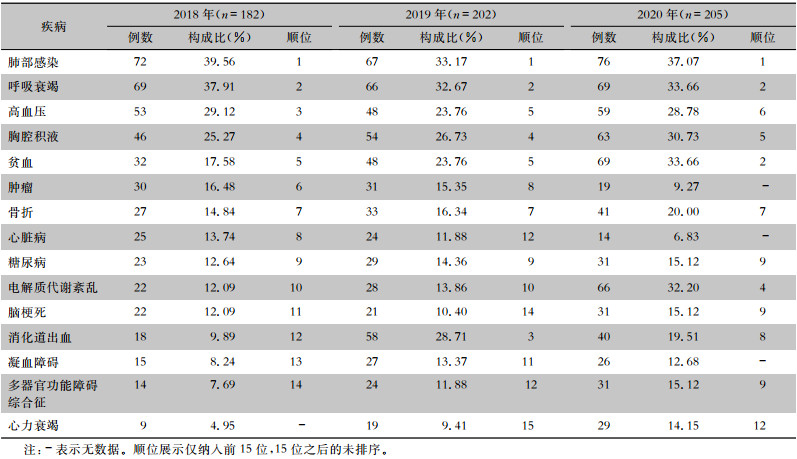
|
ICU感染MDRO患者检出菌株以鲍曼不动杆菌居第一位,其次分别为大肠埃希菌及肺炎克雷伯菌等。见表 5。
| 表 5 ICU感染MDRO患者检出菌株分布 Table 5 Distribution of isolated strains from MDRO-infected patients in ICU |
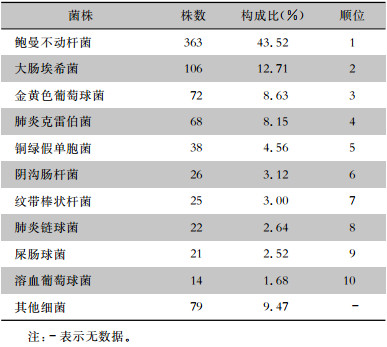
|
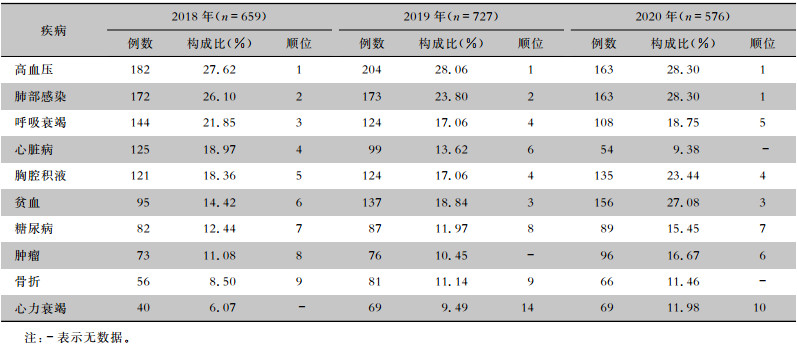
分析1 962例ICU非MDRO感染患者疾病谱,结果显示,高血压的顺位居第一位,其次是呼吸系统疾病及心脏病。见表 6。
| 表 6 ICU非MDRO感染患者疾病谱 Table 6 Distribution of disease spectrum of patients without MDRO infection in ICU |
|
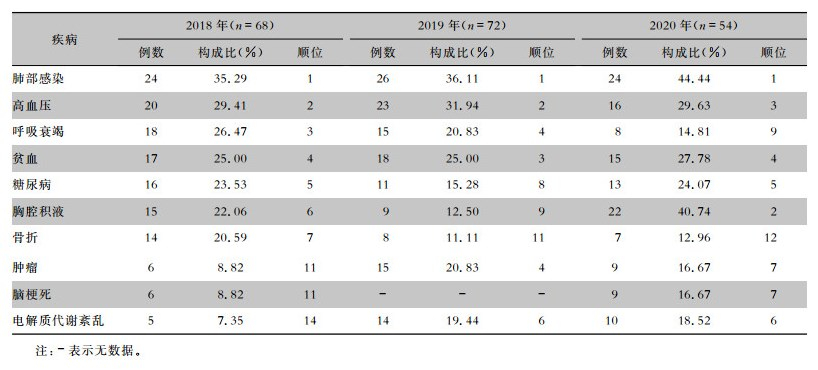
分析194例非ICU感染MDRO患者疾病谱,结果显示,呼吸系统疾病居首位,其次为高血压、贫血及糖尿病等。其中,电解质代谢紊乱的顺位排名有所上升,骨折的顺位排名正逐渐下降。见表 7。
| 表 7 非ICU感染MDRO患者疾病谱分布 Table 7 Distribution of disease spectrum of MDRO-infected patients in non-ICU |
|
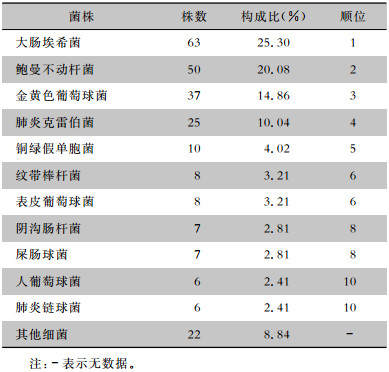
非ICU感染MDRO患者检出病原菌以大肠埃希菌构成比最高,其次为鲍曼不动杆菌及金黄色葡萄球菌等。见表 8。
| 表 8 非ICU感染MDRO患者检出菌株分布 Table 8 Distribution of isolated strains from MDRO-infected patients in non-ICU |
|
综合ICU患者的疾病类型多样、年龄跨度大,且不同年龄段疾病谱的构成也不尽相同,给ICU医疗服务管理带来较大难度[18]。我国ICU起步较晚,经过近四十年的发展,已成为临床救治重症患者的主要场所[19]。但ICU中MDRO感染率的日益增高也是不容忽视的重要问题。
研究2018—2020年ICU住院患者中MDRO感染情况,发现MDRO感染人数构成比总体呈上升趋势。本组研究ICU住院患者MDRO感染人数构成为28.52%,与张国蕾[20]研究结果相近,略低于Ma等[21]一项多中心研究结果,中国ICU中MDRO的整体流行率为36%。必须重视感染防控措施的落实。医护人员的防范意识及防控理念是影响医护人员进行一系列治疗及护理工作的根源性问题,应定期对医护人员进行培训,从根源上做好抓手,贯彻好多层次防控理念[22]。
比较MDRO病例组与对照组资料,结果发现男性所占比例高于女性,与丁梦媛等[23]报道一致。病例组患者的年龄整体高于对照组,可认为高龄患者较低龄患者相对更容易感染,与研究[24-25]结果一致。高龄患者机体代谢差、基础疾病多、抵抗力及免疫力比低龄患者更弱,是MDRO的易感群体。在感染控制的各个环节中,易感群体的感染防控是遏制MDRO传播非常重要的一环,加强对高龄患者的感染防控措施,是非常必要的。针对高龄患者要做到给予足够的营养支持,提高免疫力及抵抗力,以预防MDRO感染。
比较MDRO病例组和对照组出院结局,感染患者面临更大的死亡威胁。进一步分析MDRO病例组患者原始科室来源分布,发现直接入住ICU后感染MDRO的患者在整个MDRO感染群体中占比最高,且顺位三年排名第一位,与曾康港等[26]研究结果一致。直接入住ICU的患者通常病情严重,使用抗菌药物的药物剂量大、种类多,间接导致MDRO的出现。因此,要加强抗菌药物合理应用的管理及医院感染防控,做好耐药监测工作[27]。临床医生应做到规范使用药物,严格按照相关文件及用药指南,医院相关药物使用监督科室做好用药监测,做到用药有申请、用药有监督、问题要反馈、反馈有解决的闭环机制。如有可能,应为ICU配备专门的感染监控人员,进行实时监督,达到快速响应、快速解决的效果。转入ICU并在住院期间发生MDRO感染的患者,源科室以心外科、普通外科、神经外科和骨科最多。外科科室的住院患者通常因身体的缘故进行过手术或者插管,造成机体与外界环境有开放性的通道,大大增加了感染的风险,增加了ICU MDRO感染防控难度。因此,在转入ICU之前,各个科室应做到提前预防MDRO感染,为ICU的MDRO感染防控减轻压力和负担,做到各个科室联防联控。
ICU感染MDRO患者和非ICU感染MDRO患者疾病谱均以呼吸系统疾病居首位,其中肺部感染最常见,与研究[28-29]报道一致。两组患者菌株检出分布情况存在差异,其中非ICU感染MDRO患者检出菌株以大肠埃希菌最高,而ICU感染MDRO患者以鲍曼不动杆菌最多。分析ICU非MDRO感染患者疾病谱,发现顺位排名最靠前的疾病为高血压,与ICU中MDRO感染患者的疾病谱存在差异。
随着年龄的增加,呼吸道的清除功能下降,肺泡弹性及支气管纤毛上皮运动减弱,易发生呼吸道感染,伴随着ICU住院时间延长,为医院内的交叉感染创造了条件[24]。因此,在以老年人居多的ICU中,MDRO感染的概率更高,应加强患者口腔护理和吸痰、翻身拍背等措施,预防肺部感染。对于呼吸道插管的患者,应严格落实呼吸机相关肺炎预防与控制措施。本研究显示,电解质代谢紊乱及贫血等疾病的顺位正在逐渐增高,提示对于基础代谢类及血液系统的疾病患者,应加强营养支持,如增加蛋白质的足量供给等,代谢紊乱的患者应及时给予纠正,恢复代谢平衡。多器官功能障碍综合征的顺位也在逐渐前移,与患者的年龄高低有关。老年人患病多起病隐匿,不易发现,且多合并多种基础疾病,病情复杂,加之重要器官功能退化,易因功能衰竭而入住ICU,增加患者、家属、医院和社会的各种负担[30]。因此,应对患者采取抗感染治疗、激素治疗及免疫调理治疗等综合治疗,预防和控制感染发生。
综上所述,ICU中MDRO感染情况愈发严重,感染患者多为男性老年人,同时面临更大的死亡威胁,感染防控已刻不容缓;ICU是发生MDRO感染最严重的区域,应加强监管;MDRO患者疾病谱复杂多样,应做到科学、精准、规范治疗,最主要应注意呼吸系统疾病的治疗,同时强化感染预防措施的落实。本研究阐述了ICU中MDRO感染患者的疾病谱分布特征,对后续的深入研究,以及有效提高医疗质量,改进临床疗效的诊治策略和救治方法提供了一定的理论依据。
利益冲突:所有作者均声明不存在利益冲突。
| [1] |
陈美恋, 贾会学, 李六亿. 多重耐药菌感染监测及防控现状综述[J]. 中国感染控制杂志, 2015, 14(8): 571-576. Chen ML, Jia HX, Li LY. Monitoring, prevention and control of multidrug-resistant organism infection[J]. Chinese Journal of Infection Control, 2015, 14(8): 571-576. DOI:10.3969/j.issn.1671-9638.2015.08.015 |
| [2] |
World Health Organization. Ten threats to global health in 2019[EB/OL]. [2021-11-12]. https://www.who.int/news-room/spotlight/ten-threats-to-global-health-in-2019.
|
| [3] |
黄勋, 邓子德, 倪语星, 等. 多重耐药菌医院感染预防与控制中国专家共识[J]. 中国感染控制杂志, 2015, 14(1): 1-9. Huang X, Deng ZD, Ni YX, et al. Chinese experts' consensus on prevention and control of multidrug resistance organism healthcare-associated infection[J]. Chinese Journal of Infection Control, 2015, 14(1): 1-9. DOI:10.3969/j.issn.1671-9638.2015.01.001 |
| [4] |
Tacconelli E, Carrara E, Savoldi A, et al. Discovery, research, and development of new antibiotics: the WHO priority list of antibiotic-resistant bacteria and tuberculosis[J]. Lancet Infect Dis, 2018, 18(3): 318-327. DOI:10.1016/S1473-3099(17)30753-3 |
| [5] |
Gupta T, Lochan D, Verma N, et al. Prediction of 28-day mortality in acute decompensation of cirrhosis through the presence of multidrug-resistant infections at admission[J]. J Gastroenterol Hepatol, 2020, 35(3): 461-466. DOI:10.1111/jgh.14788 |
| [6] |
Ning CH, Huang GW, Shen DC, et al. Adverse clinical outcomes associated with multidrug-resistant organisms in patients with infected pancreatic necrosis[J]. Pancreatology, 2019, 19(7): 935-940. DOI:10.1016/j.pan.2019.09.008 |
| [7] |
Fernández J, Acevedo J, Castro M, et al. Prevalence and risk factors of infections by multiresistant bacteria in cirrhosis: a prospective study[J]. Hepatology, 2012, 55(5): 1551-1561. DOI:10.1002/hep.25532 |
| [8] |
Pereira MR, Scully BF, Pouch SM, et al. Risk factors and outcomes of carbapenem-resistant Klebsiella pneumoniae infections in liver transplant recipients[J]. Liver Transpl, 2015, 21(12): 1511-1519. DOI:10.1002/lt.24207 |
| [9] |
陈建蓉, 张艳, 钱霞, 等. PDCA循环在RICU多重耐药菌感染患者接触隔离中的应用[J]. 中国实用医药, 2015, 10(30): 289-290. Chen JR, Zhang Y, Qian X, et al. Application of PDCA cycle in contact isolation of patients with multidrug-resistant organism infection in RICU[J]. China Practical Medicine, 2015, 10(30): 289-290. |
| [10] |
Li HW, Wieser A, Zhang J, et al. Patients with cirrhosis and SBP: increase in multidrug-resistant organisms and complications[J]. Eur J Clin Invest, 2020, 50(2): e13198. |
| [11] |
Wagner J, Iwashyna TJ, Kahn JM. Reasons underlying interhospital transfers to an academic medical intensive care unit[J]. J Crit Care, 2013, 28(2): 202-208. DOI:10.1016/j.jcrc.2012.07.027 |
| [12] |
Ribeiro PCS, Monteiro AS, Marques SG, et al. Phenotypic and molecular detection of the blaKPC gene in clinical isolates from inpatients at hospitals in São Luis, Ma, Brazil[J]. BMC Infect Dis, 2016, 16(1): 737. DOI:10.1186/s12879-016-2072-3 |
| [13] |
李耘, 吕媛, 薛峰, 等. 中国细菌耐药监测研究2013至2014年非发酵革兰阴性菌监测报告[J]. 中华检验医学杂志, 2016, 39(2): 130-138. Li Y, Lv Y, Xue F, et al. Antimicrobial susceptibility of nonfermenting Gram-negative bacteria: results from China Antimicrobial Resistance Surveillance Trial Program, 2013-2014[J]. Chinese Journal of Laboratory Medicine, 2016, 39(2): 130-138. DOI:10.3760/cma.j.issn.1009-9158.2016.02.011 |
| [14] |
Giske CG, Monnet DL, Cars O, et al. Clinical and economic impact of common multidrug-resistant Gram-negative bacilli[J]. Antimicrob Agents Chemother, 2008, 52(3): 813-821. DOI:10.1128/AAC.01169-07 |
| [15] |
刘丽, 赵琨, 肖月, 等. 成都市各级医疗机构主要就诊病种分析[J]. 现代医院管理, 2019, 17(1): 9-12, 17. Liu L, Zhao K, Xiao Y, et al. Analysis of the main types of diseases seen in medical institutions at all levels in Chengdu[J]. Modern Hospital Management, 2019, 17(1): 9-12, 17. DOI:10.3969/j.issn.1672-4232.2019.01.003 |
| [16] |
中华人民共和国卫生部. 医院感染诊断标准(试行)[J]. 中华医学杂志, 2001, 81(5): 314-320. Ministry of Health of the People's Republic of China. Diagnostic criteria for nosocomial infections(proposed)[J]. National Medical Journal of China, 2001, 81(5): 314-320. DOI:10.3760/j:issn:0376-2491.2001.05.027 |
| [17] |
杨启文, 吴安华, 胡必杰, 等. 临床重要耐药菌感染传播防控策略专家共识[J]. 中国感染控制杂志, 2021, 20(1): 1-14. Yang QW, Wu AH, Hu BJ, et al. Expert consensus on strategies for the prevention and control of spread of clinically important antimicrobial-resistant organisms[J]. Chinese Journal of Infection Control, 2021, 20(1): 1-14. |
| [18] |
Hawkins HA, Lilly CM, Kaster DA, et al. ICU telemedicine comanagement methods and length of stay[J]. Chest, 2016, 150(2): 314-319. DOI:10.1016/j.chest.2016.03.030 |
| [19] |
徐韬燕, 陈红玉, 吴帅. 某老年病院ICU住院患者疾病特征及预后分析[J]. 中国医院统计, 2018, 25(6): 470-473. Xu TY, Chen HY, Wu S. Analysis of disease characteristics and prognosis of ICU inpatients in a geriatric hospital[J]. Chinese Journal of Hospital Statistics, 2018, 25(6): 470-473. DOI:10.3969/j.issn.1006-5253.2018.06.021 |
| [20] |
张国蕾. 多学科协作模式对防控重症监护病房多重耐药菌患者感染率的影响研究[J]. 中国医药指南, 2020, 18(13): 7-9. Zhang GL. Study on the influence of multi-disciplinary cooperation mode on the infection rate of multiple drug-resistant bacteria in ICU[J]. Guide of China Medicine, 2020, 18(13): 7-9. |
| [21] |
Ma XJ, Wu YH, Li LY, et al. First multicenter study on multidrug resistant bacteria carriage in Chinese ICUs[J]. BMC Infect Dis, 2015, 15: 358. DOI:10.1186/s12879-015-1105-7 |
| [22] |
阚红侠. 探讨多重耐药菌防控措施的落实对降低多重耐药菌医院感染率的效果[J]. 系统医学, 2018, 3(21): 34-35, 38. Kan HX. Study on effect of implementation of prevention and control measures of multidrug-resistant bacteria on reducing the hospital infection rate of multidrug-resistant bacteria[J]. Systems Medicine, 2018, 3(21): 34-35, 38. |
| [23] |
丁梦媛, 李文进, 耿苗苗, 等. 综合重症监护病房患者多重耐药菌医院感染风险评估模型构建[J]. 中国卫生资源, 2020, 23(4): 384-387, 399. Ding MY, Li WJ, Geng MM, et al. Risk assessment model construction of nosocomial infection of multi-drug resistant organism in comprehensive intensive care unit patients[J]. Chinese Health Resources, 2020, 23(4): 384-387, 399. DOI:10.3969/j.issn.1007-953X.2020.04.015 |
| [24] |
昂慧. 重症监护室多重耐药菌感染的现状调查和危险因素的logistic回归分析[D]. 荆州: 长江大学, 2018. Ang H. Investigation of multi-drug resistant organism in intensive care units and logistic analysis of risk factors[D]. Jingzhou: Yangtze University, 2018. |
| [25] |
李学仲, 杨清成, 张向东, 等. 老年脑卒中相关性肺炎患者多药耐药菌感染病原学及相关因素探讨[J]. 中华医院感染学杂志, 2017, 27(7): 1521-1523, 1527. Li XZ, Yang QC, Zhang XD, et al. Exploration of etiology and related factors of multidrug-resistant bacterial infection in elderly patients with stroke associated pneumonia[J]. Chinese Journal of Nosocomiology, 2017, 27(7): 1521-1523, 1527. |
| [26] |
曾康港, 周文娟, 张丹. 某医院1 782株多重耐药菌的临床分布现状及其耐药菌变化趋势分析[J]. 抗感染药学, 2020, 17(9): 1335-1338. Zeng KG, Zhou WJ, Zhang D. Clinical distribution of 1 782 strains of multidrug-resistant organism in a hospital and analysis of the changing trend of drug-resistant organism[J]. Anti-Infection Pharmacy, 2020, 17(9): 1335-1338. |
| [27] |
全国细菌耐药监测网. 全国细菌耐药监测网2014-2019年细菌耐药性监测报告[J]. 中国感染控制杂志, 2021, 20(1): 15-30. China Antimicrobial Resistance Surveillance System. Antimicrobial resistance of bacteria: surveillance report from China Antimicrobial Resistance Surveillance System in 2014-2019[J]. Chinese Journal of Infection Control, 2021, 20(1): 15-30. |
| [28] |
董鹏飞, 覃菊艳, 粟海群, 等. ICU老年内科患者疾病构成与器官功能状况分析与评价[J]. 名医, 2020(11): 10-11. Dong PF, Qin JY, Su HQ, et al. Analysis and evaluation of disease composition and organ function in geriatric internal medicine patients in ICU[J]. Renowned Doctor, 2020(11): 10-11. |
| [29] |
郑慧峰, 张萌, 刘奕, 等. 2012-2017年ICU老年患者疾病谱及死因分析[J]. 中国实用内科杂志, 2019, 35(11): 1713-1716. Zheng HF, Zhang M, Liu Y, et al. Analysis of disease spectrum and cause of death in elderly patients in ICU from 2012 to 2017[J]. Journal of Modern Medicine & Health, 2019, 35(11): 1713-1716. |
| [30] |
沈悌. 21世纪我国老年医学发展方向[J]. 中国实用内科杂志, 2011, 31(1): 6-7. Shen T. Geriatrics of the 21st century in an aging China[J]. Chinese Journal of Practical Internal Medicine, 2011, 31(1): 6-7. |



