脊柱手术的术后并发症有很多,手术部位感染是其中之一。研究[1]显示,脊柱手术患者手术部位感染发生率为1%~15%。手术部位感染可以使患者住院时间延长,并产生额外的住院费用,甚至增加病死率。因此,对引起手术部位感染的危险因素进行研究变得尤为重要。近年来,肥胖的患病率不断增高,使其成为了全球关注的焦点。2008年全球的肥胖率男性为9.8%,女性为13.0%,几乎是1980年的两倍[2]。美国的肥胖标准为BMI≥30 kg/m2,我国肥胖的标准为BMI≥28 kg/m2。截至2014年,我国男性的肥胖率为11.8%,女性肥胖率为11.0%[3]。肥胖可以引起多种慢性病,如高血压、糖尿病、脑卒中等,甚至某些恶性肿瘤。肥胖是否为手术部位感染的独立危险因素,仍存在很大的争议。有研究[4-7]显示,肥胖患者脊柱手术部位感染的风险高于正常体重患者。然而,另外一些研究并未发现肥胖与脊柱手术部位感染之间具有统计学关联[8]。为进一步探究肥胖是否会导致脊柱手术部位感染率的增加,本研究对脊柱手术的患者进行了Meta分析。
1 资料与方法 1.1 检索策略搜索PubMed、EMBASE、中国知网、万方等数据库,截止日期为2017年12月。关键词为(obes* OR adiposity OR body mass index OR BMI)AND(cervical OR thoracic OR lumbar OR sacral OR spine surgery OR spinal surgery)AND(surgical site infection);(肥胖或身体质量指数或BMI)和(颈椎或胸椎或腰椎或骶椎或脊柱手术)和(手术部位感染或切口感染)。两名研究人员独立浏览并对有关文献全文阅读。有分歧的部分由第三名研究人员进行核对确认。
1.2 纳入及排除标准纳入标准:(1)与肥胖和脊柱手术部位感染有关的研究;(2)肥胖及手术部位感染定义明确;(3)能提取患者肥胖及感染例数的研究。排除标准:(1)研究人群为儿童及青少年的研究;(2)综述性研究、Meta分析、专家评论;(3)无法提取数据的研究;(4)未涉及手术部位感染的文献;(5)非中文或英文的文献。
1.3 数据提取两名研究人员分别提取文献的作者、国家、年份、研究性质、年龄、脊柱手术部位、肥胖判定标准、肥胖例数及感染例数等信息,有分歧的部分由第三名研究人员进行核对。
1.4 数据分析数据分析应用STATA 11.0软件,采用OR值及其95%可信区间(95% CI)对二分类结果进行描述,选用固定效应模型或随机效应模型(I2>50%时选用此模型)进行分析。异质性检验用I2表示,并进行亚组分析。用漏斗图分析发表偏倚,并进行敏感性分析。
2 结果 2.1 文献检索结果共检索到文献1 605篇,去除重复文献454篇,通过阅读题目和摘要剔除1 084篇,对剩余的67篇进行全文阅读,排除无法提取数据及综述类的文献35篇,最后32篇文献[4-35]纳入研究。文献检索流程及结果见图 1。
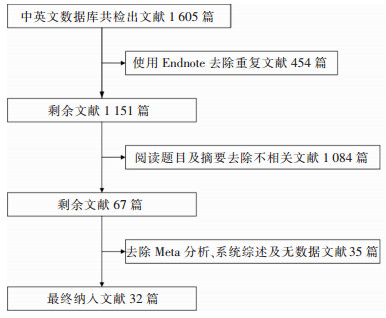 |
| 图 1 肥胖与脊柱手术部位感染Meta分析纳入文献筛选流程图 Figure 1 Flow chart of literature screening for Meta-analysis on obesity and SSI following spine surgery |
纳入研究的32篇文献中,英文24篇,中文8篇;除1篇为前瞻性研究外,其余均为回顾性研究。共110 877例脊柱手术患者,其中感染组1 280例,对照组109 597例,脊柱手术部位以腰椎最多,其次为胸椎。对于肥胖的定义,英文文献多为BMI≥30 kg/m2,中文文献多为BMI≥28 kg/m2,也有少部分文献采用欧美的肥胖标准。详见表 1。
| 表 1 肥胖与脊柱手术部位感染Meta分析纳入文献的基本特征 Table 1 Characteristics of included literatures for Meta-analysis on obesity and SSI following spine surgery |
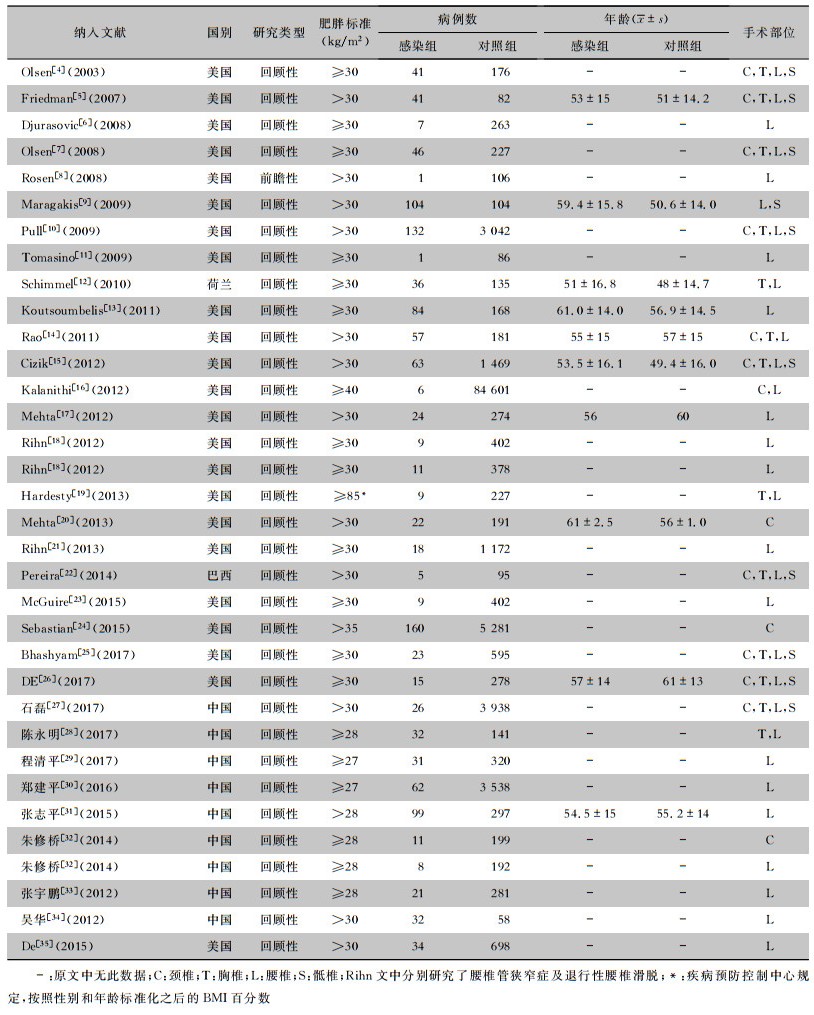
|
对纳入的文献进行异质性检验,I2为72.2%,P < 0.1,故采用随机效应模型,合并效应结果为,肥胖者脊柱手术手术部位感染发生率是体重正常者的2.56倍(95% CI:1.95~3.36)。分层分析结果显示,白种人中肥胖者手术部位感染发生率是对照组的2.50倍(95% CI:1.77~3.52),亚洲人中肥胖者手术部位感染率是对照组的2.77倍(95% CI:1.81~4.22)。见图 2。纳入文献按研究内容分为两类,对其进行亚组分析,一类研究脊柱手术部位感染的危险因素(其中包括BMI),肥胖者手术部位感染发生率是对照组的2.67倍(95% CI:2.03~3.51);另一类研究肥胖与脊柱手术并发症之间的关联(其中包括手术部位感染),肥胖者手术部位感染感染发生率是对照组的2.36倍(95% CI:1.02~5.47)。见图 3。
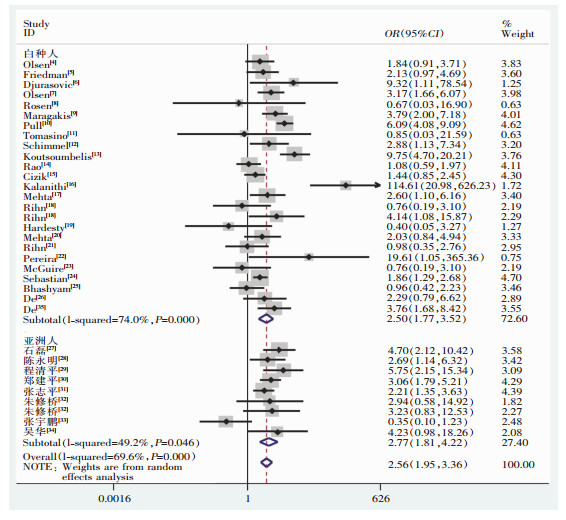 |
| 图 2 不同种族人群肥胖与脊柱手术部位感染关系的Meta分析森林图 Figure 2 Forest plot of Meta-analysis on relationship between obesity and SSI following spine surgery of populations of different races |
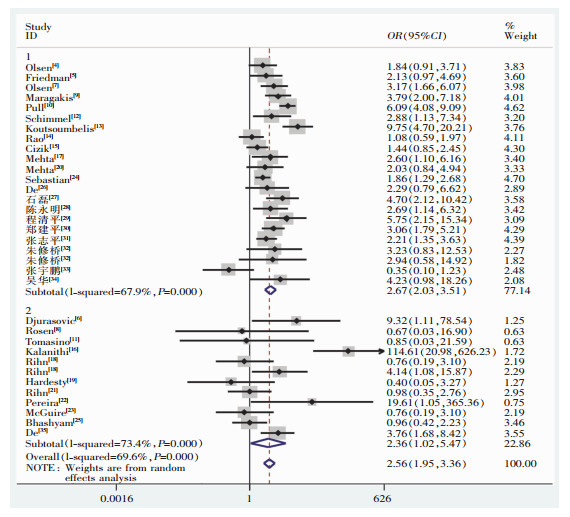 |
| 1:研究脊柱手术部位感染的危险因素的文献;2:研究肥胖与脊柱手术并发症之间关联的文献 图 3 不同设计类型文献肥胖与脊柱手术部位感染关系Meta分析森林图 Figure 3 Forest plot of Meta-analysis on relationship between obesity and SSI following spine surgery in different literature designs |
使用漏斗图评价本研究纳入文献的发表偏倚,图形基本对称,Begg’法及Egger’法均P>0.05,无明显偏倚,见图 4。在敏感性分析中,剔除任意一篇文献对合并的OR值无明显的影响,见图 5。
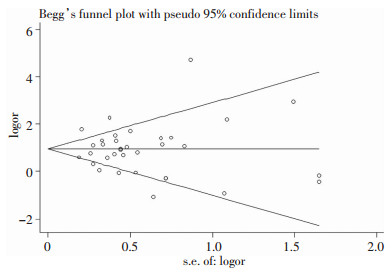 |
| 图 4 肥胖与脊柱手术部位感染Meta分析漏斗图 Figure 4 Funnel plot of Meta-analysis on obesity and SSI following spine surgery |
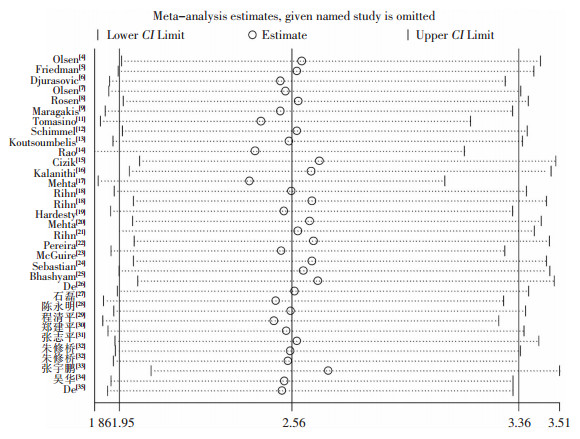 |
| 图 5 肥胖与脊柱手术部位感染研究的敏感性分析 Figure 5 Sensitivity analysis on study about obesity and SSI following spine surgery |
根据世界卫生组织的调查,每年因为超重或肥胖而死亡的人数至少有28 000 000名。肥胖不利于脊柱手术切口的恢复与愈合,肥胖与脊柱手术部位感染率之间的关系仍存在争议。因此,本研究旨在通过Meta分析方法,进一步探究二者之间的关系。
本研究结果表明,肥胖者脊柱手术后更易发生手术部位感染,与Fei等[36]研究一致。Abdallah等[37]对BMI进行了分段研究,认为BMI的升高对手术部位感染率的增加有影响,本研究的结论也与其相符。肥胖患者造成手术部位感染的原因可能是患者皮下脂肪较厚,手术切口更深,术者视野受限制,增加了手术的难度;其次,缝合切口时产生的闭合腔隙也增加了切口感染的风险。
除肥胖因素外,仍有许多因素可致手术部位感染增多,如患有糖尿病,手术时间≥3 h,以及进行后路手术。Hikata等[38]报道,与那些控制良好的糖尿病患者相比,糖尿病控制不佳(糖化血红蛋白≥7.0%)的患者,发生胸腰椎后路矫形手术部位感染的风险增加。Watanabe等[39]研究显示,手术部位感染组中64.3%的患者手术时间≥3 h,而在非手术部位感染组中手术时间≥3h的患者仅占41.6%。Wimmer等[40]研究表明,多数手术部位感染发生在进行后路融合手术以及有植入物的患者中。
不同的文献设计类型可能对效应量存在影响,故在分析结果时需依照不同文献类型进行分层分析,研究脊柱手术部位感染的危险因素组(其中包括BMI),肥胖者手术部位感染发生率是对照组的2.67倍(95% CI:2.03~3.51);研究肥胖与脊柱手术并发症之间的关联(其中包括手术部位感染),肥胖者手术部位感染发生率是对照组的2.36倍(95% CI:1.02~5.47)。本文使用漏斗图评价纳入文献的发表偏倚,漏斗图对称,表明无明显偏倚。敏感性分析删除任意一篇文献对结果无明显影响,表明本研究具有稳定性。
本研究的优势在于采用了最新的数据,纳入文献多,对白种人与亚洲人分别进行了研究,整体研究更具说服力。但仍存在一定局限性,如只纳入了中文和英文文献,排除了其他语言的文献,可能会造成偏倚。其次,由于观察研究的固有的局限性,不能排除回忆偏倚和选择偏倚的可能性,并且这些偏倚可能对结果造成影响。第三,不能完全排除混杂偏倚,如患者年龄,并发症(高血压、糖尿病)、手术医院、护理情况等因素。
综上所述,本研究Meta分析结果显示,肥胖者脊柱手术后手术部位感染发生率更高,通过文献复述,脊柱手术部位感染还与患者血糖水平、手术时间以及手术路径有关。本研究为预防手术部位感染的发生提供了参考,并鼓励有关部门及时制定控制人群体重,降低肥胖人口数量的相关公共卫生措施。
| [1] |
Bible JE, Biswas D, Devin CJ. Postoperative infections of the spine[J]. Am J Orthop (Belle Mead NJ), 2011, 40(12): E264-E271. |
| [2] |
Finucane MM, Stevens GA, Cowan MJ, et al. National, regional, and global trends in body-mass index since 1980:systematic analysis of health examination surveys and epidemiological studies with 960 country-years and 9.1 million participants[J]. Lancet, 2011, 377(9765): 557-567. DOI:10.1016/S0140-6736(10)62037-5 |
| [3] |
Mi YJ, Zhang B, Wang HJ, et al. Prevalence and secular trends in obesity among Chinese adults, 1991-2011[J]. Am J Prev Med, 2015, 49(5): 661-669. DOI:10.1016/j.amepre.2015.05.005 |
| [4] |
Olsen MA, Mayfield J, Lauryssen C, et al. Risk factors for surgical site infection in spinal surgery[J]. J Neurosurg, 2003, 98(2 Suppl): 149-155. |
| [5] |
Friedman ND, Sexton DJ, Connelly SM, et al. Risk factors for surgical site infection complicating laminectomy[J]. Infect Control Hosp Epidemiol, 2007, 28(9): 1060-1065. DOI:10.1086/519864 |
| [6] |
Djurasovic M, Bratcher KR, Glassman SD, et al. The effect of obesity on clinical outcomes after lumbar fusion[J]. Spine (Phila Pa 1976), 2008, 33(16): 1789-1792. DOI:10.1097/BRS.0b013e31817b8f6f |
| [7] |
Olsen MA, Nepple JJ, Riew KD, et al. Risk factors for surgical site infection following orthopaedic spinal operations[J]. J Bone Joint Surg Am, 2008, 90(1): 62-69. DOI:10.2106/JBJS.F.01515 |
| [8] |
Rosen DS, Ferguson SD, Ogden AT, et al. Obesity and self-reported outcome after minimally invasive lumbar spinal fusion surgery[J]. Neurosurgery, 2008, 63(5): 956-960. DOI:10.1227/01.NEU.0000313626.23194.3F |
| [9] |
Maragakis LL, Cosgrove SE, Martinez EA, et al. Intraoperative fraction of inspired oxygen is a modifiable risk factor for surgical site infection after spinal surgery[J]. Anesthesiology, 2009, 110(3): 556-562. DOI:10.1097/ALN.0b013e3181974be7 |
| [10] |
Pull ter Gunne AF, Cohen DB. Incidence, prevalence, and analysis of risk factors for surgical site infection following adult spinal surgery[J]. Spine (Phila Pa 1976), 2009, 34(13): 1422-1428. DOI:10.1097/BRS.0b013e3181a03013 |
| [11] |
Tomasino A, Parikh K, Steinberger J, et al. Tubular microsurgery for lumbar discectomies and laminectomies in obese patients:operative results and outcome[J]. Spine (Phila Pa 1976), 2009, 34(18): E664-E672. DOI:10.1097/BRS.0b013e3181b0b63d |
| [12] |
Schimmel JJ, Horsting PP, de Kleuver M, et al. Risk factors for deep surgical site infections after spinal fusion[J]. Eur Spine J, 2010, 19(10): 1711-1719. DOI:10.1007/s00586-010-1421-y |
| [13] |
Koutsoumbelis S, Hughes AP, Girardi FP, et al. Risk factors for postoperative infection following posterior lumbar instrumented arthrodesis[J]. J Bone Joint Surg Am, 2011, 93(17): 1627-1633. DOI:10.2106/JBJS.J.00039 |
| [14] |
Rao SB, Vasquez G, Harrop J, et al. Risk factors for surgical site infections following spinal fusion procedures:a case-control study[J]. Clin Infect Dis, 2011, 53(7): 686-692. DOI:10.1093/cid/cir506 |
| [15] |
Cizik AM, Lee MJ, Martin BI, et al. Using the spine surgical invasiveness index to identify risk of surgical site infection:a multivariate analysis[J]. J Bone Joint Surg Am, 2012, 94(4): 335-342. DOI:10.2106/JBJS.J.01084 |
| [16] |
Kalanithi PA, Arrigo R, Boakye M. Morbid obesity increases cost and complication rates in spinal arthrodesis[J]. Spine (Phila Pa 1976), 2012, 37(11): 982-988. DOI:10.1097/BRS.0b013e31823bbeef |
| [17] |
Mehta AI, Babu R, Karikari IO, et al. 2012 Young Investigator Award winner:The distribution of body mass as a significant risk factor for lumbar spinal fusion postoperative infections[J]. Spine (Phila Pa 1976), 2012, 37(19): 1652-1656. DOI:10.1097/BRS.0b013e318241b186 |
| [18] |
Rihn JA, Radcliff K, Hilibrand AS, et al. Does obesity affect outcomes of treatment for lumbar stenosis and degenerative spondylolisthesis? Analysis of the Spine Patient Outcomes Research Trial (SPORT)[J]. Spine (Phila Pa 1976), 2012, 37(23): 1933-1946. DOI:10.1097/BRS.0b013e31825e21b2 |
| [19] |
Hardesty CK, Poe-Kochert C, Son-Hing JP, et al. Obesity negatively affects spinal surgery in idiopathic scoliosis[J]. Clin Orthop Relat Res, 2013, 471(4): 1230-1235. DOI:10.1007/s11999-012-2696-6 |
| [20] |
Mehta AI, Babu R, Sharma R, et al. Thickness of subcutaneous fat as a risk factor for infection in cervical spine fusion surgery[J]. J Bone Joint Surg Am, 2013, 95(4): 323-328. DOI:10.2106/JBJS.L.00225 |
| [21] |
Rihn JA, Kurd M, Hilibrand AS, et al. The influence of obesity on the outcome of treatment of lumbar disc herniation:analysis of the Spine Patient Outcomes Research Trial (SPORT)[J]. J Bone Joint Surg Am, 2013, 95(1): 1-8. DOI:10.2106/JBJS.K.01558 |
| [22] |
Pereira BJ, de Holanda CV, Ribeiro CA, et al. Impact of body mass index in spinal surgery for degenerative lumbar spine disease[J]. Clin Neurol Neurosurg, 2014, 127: 112-115. DOI:10.1016/j.clineuro.2014.09.016 |
| [23] |
McGuire KJ, Khaleel MA, Rihn JA, et al. The effect of high obesity on outcomes of treatment for lumbar spinal conditions:subgroup analysis of the spine patient outcomes research trial[J]. Spine (Phila Pa 1976), 2014, 39(23): 1975-1980. DOI:10.1097/BRS.0000000000000577 |
| [24] |
Sebastian A, Huddleston P 3rd, Kakar S, et al. Risk factors for surgical site infection after posterior cervical spine surgery:an analysis of 5, 441 patients from the ACS NSQIP 2005-2012[J]. Spine J, 2016, 16(4): 504-509. DOI:10.1016/j.spinee.2015.12.009 |
| [25] |
Bhashyam N, De la Garza Ramos R, Nakhla J, et al. Impact of body mass index on 30-day outcomes after spinopelvic fixation surgery[J]. Surg Neurol Int, 2017, 8: 176. DOI:10.4103/sni.sni_115_17 |
| [26] |
DE LA Garza Ramos R, Nakhla J, Nasser R, et al. Case-control study of risk factors for surgical site infection after three-column osteotomy for spine deformity[J]. Turk Neurosurg, 2017[Epub ahead of print].
|
| [27] |
石磊, 李海峰, 阮狄克, 等. 脊柱术后手术部位感染的危险因素分析[J]. 中国脊柱脊髓杂志, 2017, 27(10): 908-912. DOI:10.3969/j.issn.1004-406X.2017.10.08 |
| [28] |
陈永明, 董建国. 胸腰椎内固定术后切口浅深度感染高危因素分析[J]. 现代医药卫生, 2017, 33(13): 2027-2029. DOI:10.3969/j.issn.1009-5519.2017.13.042 |
| [29] |
程清平, 王东福, 焦朋, 等. 腰椎间盘突出症术后椎间隙感染的治疗及危险因素分析[J]. 中国骨与关节损伤杂志, 2017, 32(1): 32-35. |
| [30] |
郑建平, 郑琦. 腰椎间盘突出症患者术后椎间隙感染的危险因素分析与预防[J]. 中华医院感染学杂志, 2016, 26(9): 2076-2078. |
| [31] |
张志平, 郭昭庆, 孙垂国, 等. 胸、腰椎后路内固定术后深部手术切口感染的微生物学分析[J]. 北京大学学报(医学版), 2015, 47(2): 358-360. DOI:10.3969/j.issn.1671-167X.2015.02.035 |
| [32] |
朱修桥, 郭景东, 吕慧, 等. 颈椎病与腰椎管狭窄症术后感染的危险因素分析[J]. 中华医院感染学杂志, 2014, 24(17): 4319-4321. |
| [33] |
张宇鹏, 王晓晶, 李利, 等. 皮下脂肪厚度对腰椎术后感染的影响[J]. 感染、炎症、修复, 2012, 13(4): 219-222. |
| [34] |
吴华, 刘民, 杨雪松, 等. 腰椎管狭窄症术后手术部位感染危险因素分析[J]. 首都医药, 2012, 19(24): 12-15. DOI:10.3969/j.issn.1005-8257.2012.24.005 |
| [35] |
De la Garza-Ramos R, Jain A, Kebaish KM, et al. Inpatient morbidity and mortality after adult spinal deformity surgery in teaching versus nonteaching hospitals[J]. J Neurosurg Spine, 2016, 25(1): 15-20. DOI:10.3171/2015.11.SPINE151021 |
| [36] |
Fei Q, Li J, Lin J, et al. Risk factors for surgical site infection after spinal surgery:A Meta-analysis[J]. World Neurosurg, 2016, 95: 507-515. DOI:10.1016/j.wneu.2015.05.059 |
| [37] |
Abdallah DY, Jadaan MM, McCabe JP. Body mass index and risk of surgical site infection following spine surgery:a Meta-analysis[J]. Eur Spine J, 2013, 22(12): 2800-2809. DOI:10.1007/s00586-013-2890-6 |
| [38] |
Hikata T, Iwanami A, Hosogane N, et al. High preoperative hemoglobin A1c is a risk factor for surgical site infection after posterior thoracic and lumbar spinal instrumentation surgery[J]. J Orthop Sci, 2014, 19(2): 223-228. DOI:10.1007/s00776-013-0518-7 |
| [39] |
Watanabe M, Sakai D, Matsuyama D, et al. Risk factors for surgical site infection following spine surgery:efficacy of intraoperative saline irrigation[J]. J Neurosurg Spine, 2010, 12(5): 540-546. DOI:10.3171/2009.11.SPINE09308 |
| [40] |
Wimmer C, Gluch H, Franzreb M, et al. Predisposing factors for infection in spine surgery:a survey of 850 spinal procedures[J]. J Spinal Disord, 1998, 11(2): 124-128. |



