2. 威海市立医院感染疾病科, 山东 威海 264200;
3. 威海市立医院中心实验室, 山东 威海 264200
2. Department of Infectious Diseases, Weihai Municipal Hospital, Weihai 264200, China;
3. Central Laboratory, Weihai Municipal Hospital, Weihai 264200, China
2019年12月,中国武汉发生多例由新型冠状病毒(SARS-CoV-2)感染引起的肺炎病例[1-2],随后世界范围内大规模的疫情暴发[3]。新型冠状病毒肺炎以发热、干咳、乏力为主要表现。重症患者多在发病一周后出现呼吸困难和/或低氧血症,严重者可快速进展为急性呼吸窘迫综合征、脓毒症休克、难以纠正的代谢性酸中毒、出凝血功能障碍及多器官功能衰竭等[4]。临床分成轻型、普通型、重型及危重型。轻型及普通型患者预后好,而重型及危重型患者治疗难度大,病死率高。如何提高重型及危重型新型冠状病毒肺炎救治成功率成为临床治疗重点。
根据指南[4],俯卧位通气有利于小气道的黏液排出,是危重型患者的重要支持治疗方法,但该方法应用于重型患者的治疗中未见报道,因此,尝试将俯卧位通气用于重症患者的前置性治疗。2020年2月,通过经鼻高流量氧疗联合俯卧位通气成功救治重型新型冠状病毒肺炎患者1例,现报告如下。
1 病历资料患者,男性,45岁,长期在武汉居住工作,与新型冠状病毒感染者(新型冠状病毒核酸检测阳性者)有接触史。2020年1月22日回山东省威海市探亲,出现发热,最高体温38.4℃,稍感乏力,无咳嗽、咳痰,于当地医院就诊,行胸部CT提示右肺中叶炎症,见图 1A。血常规提示血象未见明显异常,C反应蛋白(CRP)13.86 mg/L。1月23日将患者咽拭子送威海市疾病预防控制中心进行SARS-CoV-2核酸检测,结果阳性,即诊断为新型冠状病毒肺炎(普通型)。给予克立芝、盐酸阿比多尔抗病毒治疗,患者仍反复发热,食欲差,并逐渐出现活动后胸闷。于1月29日复查胸部CT双肺散在斑片影较前明显扩大,见图 1B。
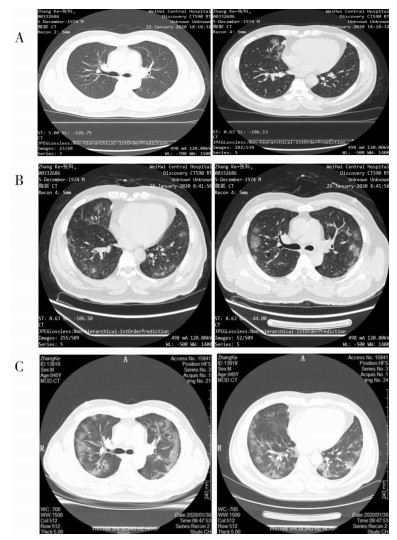 |
| A:1月22日;B:1月29日;C:1月30日。 图 1 新型冠状病毒肺炎患者胸部CT检查结果 Figure 1 Chest CT findings of COVID-19 patient |
1月30日转入威海市胸科医院。患者既往史体健,否认吸烟、饮酒史。入院体格检查:T 36.6℃,P 90次/分,R 23次/分,BP 138/85 mmHg;神志清,精神尚可;双肺听诊呼吸音粗,右肺闻及少许湿啰音;心率90次/分,律齐;腹部查体未见明显异常。入院后检查:血常规示白细胞7.53×109/L,淋巴细胞数0.29×109/L,中性粒细胞百分比94.00%,血小板122×109/L;CRP 240.12 mg/L;CD3+CD4+T细胞计数93个/μL;血凝五项:纤维蛋白原8.80 g/L,D二聚体0.73 mg/L;降钙素原0.19 ng/mL;血沉83 mm/h;粪便常规未见异常。血气分析:pH 7.533,二氧化碳分压(PCO2)29.3 mmHg,氧分压(PO2)81.4 mmHg;葡萄糖7.40 mmol/L。复查胸部CT提示双肺炎症较前进展,见图 1C。
2 治疗经过入院后给予持续心电监护,克力芝、盐酸阿比多尔抗病毒,小剂量甲泼尼龙抗炎,人免疫球蛋白调节免疫,口服盐酸莫西沙星抗感染,抗凝,维持电解质平衡,营养支持,中药等对症治疗,给予持续面罩持续吸氧(4 L/min)。患者畏寒、胸闷、多汗,明显乏力,间断发热,最高体温38.7℃,给予消炎痛栓对症降温。血气分析示:SpO2 94%,PO2 71.6 mmHg,氧合指数(OI)<300 mmHg,修正诊断为新型冠状病毒肺炎(重型)。第2天体温正常,出现阵发性非刺激性干咳,持续面罩吸氧(6 L/min)。心电监护示:SpO2 92%;血气分析示:pH 7.518,PCO2 32.5 mmHg,PO2 69.4 mmHg,OI 160 mmHg;血葡萄糖9.00 mmol/L,乳酸2.15 mmol/L,考虑为急性呼吸窘迫综合征(ARDS,中度)。复查胸部CT示双肺阴影较外院明显进展,融合成片,无胸腔积液。调整面罩吸氧为经鼻高流量氧疗,吸氧浓度为50%,流量为45 L/min。第3天继续根据血气分析的氧分压及指尖血氧饱和度结果,吸氧浓度、氧流量分别上调至60%、50 L/min,患者OI呈进行性下降(113 mmHg)。第4天给予经鼻高流量氧疗联合俯卧位通气,第5天患者自诉胸闷不适症状较前逐渐缓解,心电监护示指尖血氧饱和度升至94%,继续经鼻高流量氧疗加俯卧位通气,每日约9~10 h,并逐渐下调氧浓至55%。第6~8天,患者自诉胸闷症状明显好转,指尖血氧饱和度为97%左右,血气分析示PO2 78.7 mmHg,继续间断俯卧位通气,并逐渐下调吸氧浓度(40%)、氧流量(30 L/min),OI升至215 mmHg。第9天更换为鼻导管吸氧(3 L/min),指尖血氧饱和度为98%,OI逐渐升高达280 mmHg,停止俯卧位通气,甲强龙逐渐减量至停用。复查胸部CT示:双肺炎症较前吸收缩小,见图 2。第10天患者床边活动无咳嗽、胸闷,食欲明显好转,血气分析不吸氧时PO2为94.7 mmHg,OI逐渐回升;第11天复查CD3+CD4+T细胞计数升至425个/μL(正常范围500~1 440个/μL),血常规淋巴细胞计数升至0.95×109/L[正常范围(0.8~4)×109/L],凝血及CRP等指标均逐渐恢复至正常。见图 3。患者病情重要变化及治疗过程,见表 1。
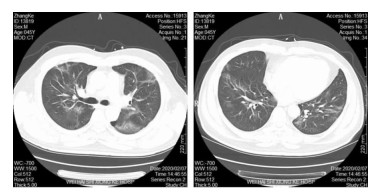 |
| 图 2 新型冠状病毒肺炎患者积极治疗后(2月7日)胸部CT检查结果 Figure 2 Chest CT findings of COVID-19 patient after active treatment (February 7) |
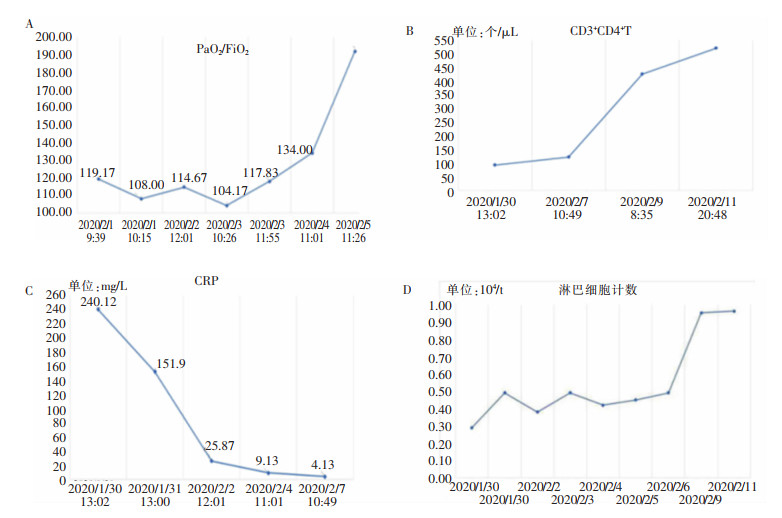 |
| A:OI;B:CD3+CD4+T;C:CRP;D:淋巴细胞计数。 图 3 新型冠状病毒肺炎患者治疗期间主要检查结果变化趋势 Figure 3 Changing trend of main examination results of COVID-19 patient during treatment process |
| 表 1 新型冠状病毒肺炎患者重要病情变化及治疗过程 Table 1 Change in main disease condition and treatment process of COVID-19 patient |

|
新型冠状病毒肺炎重型患者病死率高,临床上多在发病一周后快速进展为ARDS[5]。ARDS是一种急性、弥漫性的炎症性肺损伤, 为常见的危及人类健康的呼吸危重症之一, 重症监护病房(ICU)重症ARDS患者病死率为40%~50%[6-8]。
机械通气是救治ARDS患者的关键医疗措施, 合理的机械通气治疗策略可以降低病死率, 反之则会进一步加剧病情的恶化[9-10]。第六版新型冠状病毒肺炎诊疗方案指出,对于重型及危重型患者,当接受氧疗后呼吸窘迫和(或)低氧血症无法缓解时,可考虑使用高流量鼻导管氧疗及呼吸机治疗。当出现严重ARDS时,建议给予每天12 h以上俯卧位通气进行肺复张作为挽救治疗[4]。
经鼻高流量湿化氧疗(HFNc)作为一种新的呼吸支持技术,近些年来在临床得到广泛应用[11-12],通过高流量鼻塞持续为患者提供可以调控并相对恒定的吸氧浓度(21%~100%)、温度(31~37℃)和湿度的高流量(8~80 L/min)气体,通过鼻塞进行氧疗,具有很好的舒适性。HFNc通过吸入高流量气体,产生一定水平的呼气末正压,冲刷上呼吸道生理死腔,恒温恒湿的气体具有维持黏液纤毛清除系统功能以及降低患者上气道阻力和呼吸功等作用,可改善患者的换气和部分通气功能,对单纯低氧性呼吸衰竭(I型呼吸衰竭)患者具有积极的治疗作用[13]。
俯卧位通气通过体位改变,增加ARDS肺组织背侧的通气, 改善肺组织通气/血流比及分流和氧合[14]。此外, 俯卧位通气还会使肺内胸腔压梯度趋于均一, 改善肺组织的应力和应变分布, 从而减轻呼吸机相关肺损伤(VALI)[15]。对于严重ADRS患者,将患者置于俯卧位进行呼吸已被证明是改善氧合和通气,降低病死率的辅助手段[16]。ADRS患者机械通气指南建议,重度ARDS患者(OI<100 mmHg)机械通气时应实施俯卧位通气。
本例新型冠状病毒肺炎重症患者救治成功的主要经验为:(1)发病初期及时给予抗病毒、抗炎治疗。(2)在氧合下降时及时给予呼吸支持治疗,在出现ARDS氧合指数进行性下降,经鼻高流量氧疗效果不佳时,及早联合俯卧位通气治疗。对于新型冠状病毒肺炎重症患者,采用治疗性前移的俯卧位通气治疗有着重要的价值。
对该新型冠状病毒肺炎病例的成功救治提示:在抗病毒、抗炎治疗的同时,应密切监测患者缺氧情况,根据指尖血氧饱和度、氧合指数及早识别重型患者。改变重型患者治疗方案,采取挽救性治疗方法——及早给予经鼻高流量氧疗联合俯卧位通气,改善患者进行性缺氧症状,从而避免病情快速进展为危重型,继而需使用呼吸机甚至体外膜氧合(ECOM)治疗,增加治疗难度,甚至病死率。经鼻高流量氧疗和俯卧位通气操作相对简单,即使在基层医院也方便实施。临床医生在对症支持治疗的同时,及时改变临床思维,将呼吸支持方式治疗前移,对提高新型冠状病毒肺炎重症患者救治成功率至关重要,同时可避免机械通气,降低病死率。
| [1] |
Zhang JN, Zhou LQ, Yang YQ, et al. Therapeutic and triage strategies for 2019 novel coronavirus disease in fever clinics[J]. Lancet Respir Med, 2020, 8(3): e11-e12. |
| [2] |
Zhu N, Zhang DY, Wang WL, et al. A novel coronavirus from patients with pneumonia in China, 2019[J]. N Engl J Med, 2020, 382(8): 727-733. |
| [3] |
The Lancet. Emerging understandings of 2019-nCoV[J]. Lancet, 2020, 395(10221): 311. |
| [4] |
国家卫生健康委员会, 国家中医药管理局.新型冠状病毒肺炎诊疗方案(试行第六版)[EB/OL]. (2020-02-18)[2020-03-12].http://www.gov.cn/zhengce/zhengceku/2020-02/19/content_540948.htm.
|
| [5] |
邱海波, 李绪言, 杜斌, 等. 危重型新型冠状病毒肺炎的治疗思考[J]. 中华结核和呼吸杂志, 2020, 43(4): 273-277. |
| [6] |
Villar J, Sulemanji D, Kacmarek RM. The acute respiratory distress syndrome incidence and mortality, has it changed?[J]. Curr Opin Crit Care, 2014, 20(1): 3-9. |
| [7] |
ARDS Definition Task Force, Ranieri VM, Rubenfeld GD, et al. Acute respiratory distress syndrome the Berlin definition[J]. JAMA, 2012, 307(23): 2526-2533. |
| [8] |
Ferguson ND, Fan E, Camporota L, et al. The Berlin definition of ARDS an expanded rationale, justification, and supplementary material[J]. Intensive Care Med, 2012, 38(10): 1573-1582. |
| [9] |
Acute Respiratory Distress Syndrome Network, Brower RG, Matthay MA, et al. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome[J]. N Engl J Med, 2000, 342(18): 1301-1308. |
| [10] |
Barrasa H, Rello J, Tejada S, et al. SARS-CoV-2 in Spanish intensive care early experience with 15-day survival in Vitoria[J]. Anaesth Crit Care Pain Med, 2020 Apr 9. pii: S2352-5568(20)30064-3. DOI: 10.1016/j.accpm.2020.04.001.[Epubaheadofprint].
|
| [11] |
何国军, 韩一骄, 方强, 等. 经鼻高流量氧疗应用于2019冠状病毒病(COVID-19)重型患者的临床经验[J]. 浙江大学学报(医学版), 2020, 49(2): 232-239. |
| [12] |
Wang K, Zhao W, Li J, et al. The experience of high-flow nasal cannula in hospitalized patients with 2019 novel coronavirus-infected pneumonia in two hospitals of Chongqing, China[J]. Ann Intensive Care, 2020, 10(1): 37. |
| [13] |
中华医学会呼吸病学分会呼吸危重症医学学组, 中国医师协会呼吸医师分会危重症医学工作委员会. 成人经鼻高流量湿化氧疗临床规范应用专家共识[J]. 中华结核和呼吸杂志, 2019, 42(2): 83-91. |
| [14] |
Galiatsou E, Kostanti E, Svarna E, et al. Prone position augments recruitment and prevents alveolar overinflation in acute lung injury[J]. Am J Respir Crit Care Med, 2006, 174(2): 187-197. |
| [15] |
Gattinoni L, Taccone P, Carlesso E. Prone position in acute respiratory distress syndrome rationale, indications, and limits[J]. Am J Respir Crit Care Med, 2013, 188(11): 1286-1293. |
| [16] |
MacDonald RD. Articles that may change your practice:prone position ventilation[J]. Air Med J, 2020, 39(2): 84-86. |



