2. 中山大学孙逸仙纪念医院急诊科, 广东 广州 510120;
3. 中山大学孙逸仙纪念医院内分泌科, 广东 广州 510120
2. Department of Emergency, Sun Yat-sen Memorial Hospital, Sun Yat-sen University, Guangzhou 510120, China;
3. Department of Endocrinology, Sun Yat-sen Memorial Hospital, Sun Yat-sen University, Guangzhou 510120, China
近年来,我国糖尿病足(diabetic foot,DF)诊疗成就巨大[1],但随着糖尿病(diabetes mellitus,DM)患病率快速上升,DF诊疗形势依旧严峻。糖尿病足感染(diabetic foot infection,DFI)是糖尿病患者截肢和死亡的最重要原因之一[2],准确识别并评价感染至关重要,通常认为更高的全身感染指标提示更严重的局部感染,但全身感染指标能否准确反映实际DF局部感染病情尚存在争议,尤其是在合并严重缺血等情况时[3-4]。本文旨在分析DFI局部特征与患者全身感染指标之间的关系,为临床诊治提供参考。
1 对象与方法 1.1 研究对象选取深圳市人民医院内分泌科2016年1月—2019年5月住院治疗的DFI患者。入选标准:明确诊断的DFI患者,且满足以下条件:(1)单侧起病;(2)未经抗感染治疗。排除标准:(1)合并DFI以外其他部位感染;(2)合并有影响全身感染指标的非感染性疾病(如血液系统疾病、自身免疫性疾病、恶性肿瘤等)。
1.2 诊断标准按目前国际通用的美国感染病学会(IDSA)DFI诊断标准:DF存在(1)局部肿胀或硬结;(2)红斑延伸>0.5 cm;(3)局部压痛或疼痛;(4)局部发热;(5)脓性分泌物。五项中两项及以上,同时排除其他非感染性因素所致(包括但不限于痛风、骨关节病、骨折、血栓形成等)。
1.3 研究方法回顾性选取2016年1月—2019年5月深圳市人民医院内分泌科住院治疗的DFI患者。采集病历资料,包括(1)基本资料:年龄、性别、DFI病程、糖化血红蛋白(HbA1c)、估算肾小球滤过率(eGFR),其中eGFR计算采用2012 CKD-EPI Cr-CysC Equation;(2)全身感染指标:白细胞(WBC)、中性粒细胞(N)、中性粒细胞百分比(N%)、淋巴细胞(L)、中性粒细胞淋巴细胞比值(NLR)、C反应蛋白(CRP)、降钙素原(PCT);(3)血供情况:踝肱指数(ABI)。
所有患者对DFI局部特征依据感染广度、感染深度、血供情况进行评价:其中感染广度分为:(1)仅足趾累及;(2)仅足体累及;(3)足趾+跖趾关节累及;(4)足趾+跖趾关节+足体累及。感染深度分为:(1)浅层感染(仅累及皮肤、皮下组织);(2)中层感染(累及肌肉、肌腱);(3)深层感染(累及骨、关节),感染累及骨、关节的判断标准是感染创面存在骨质暴露或可探及骨质,X片或MRI作为辅助。血供情况根据患侧ABI分为:(1)正常(ABI≥0.9);(2)轻度缺血(0.4≤ABI<0.9);(3)重度缺血(ABI<0.4)。
1.4 统计学方法应用SPSS22.0进行统计分析。总体符合正态分布的计量资料采用均值±标准差(x±s)表示,总体不符合正态分布的计量资料采用中位数(四分位数间距)[M(Q)]表示,计数资料采用构成比表示;以DF感染广度、感染深度、血供情况3个因素对患者全身感染指标采用多因素方差分析,对符合正态分布的数据进一步采用LSD方法进行两两比较。对不符合正态分布的数据进一步采用Wilcoron秩和检验进行组间比较。不符合正态分布的计量资料多因素方差分析前进行开方或对数转化。P≤0.05为差异具有统计学意义。
2 结果 2.1 患者基本情况2016年1月—2019年5月深圳市人民医院内分泌科住院治疗的符合纳入标准的DFI患者共有118例。平均年龄(65.75±11.99)岁,男性74例,女性44例。患者其他基本资料见表 1。
| 表 1 118例DFI患者的病历资料 Table 1 Medical records of 118 DFI patients |
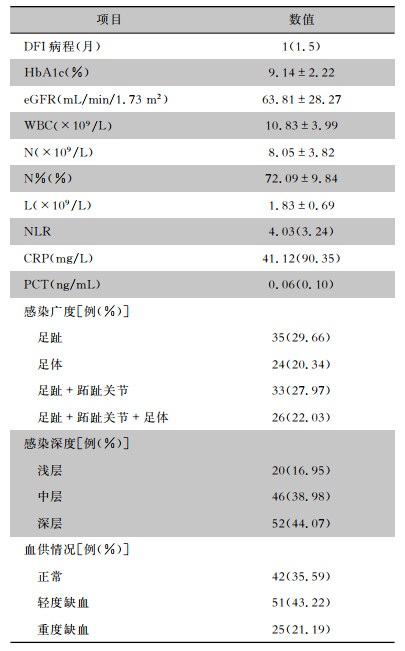
|
整体而言,DFI不同感染广度的患者WBC、N、CRP比较,差异均无统计学意义(P>0.05);DFI不同感染深度、血供情况的患者WBC、N、CRP比较,差异均有统计学意义(P<0.05);DFI不同感染广度、感染深度、血供情况三者交互作用比较,差异均无统计学意义(P>0.05)。见表 2。DFI不同感染局部特征的患者N%、NLR、PCT比较,差异均无统计学意义(P>0.05)。
| 表 2 DFI不同感染局部特征的患者全身感染指标比较(P值) Table 2 Comparison of systemic infection indicators in patients with different local infection characteristics of DFI (P value) |
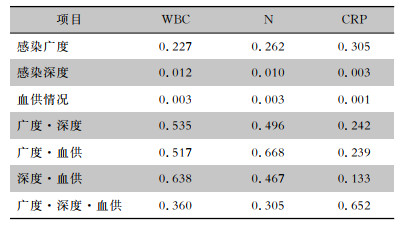
|
DFI不同感染广度比较,在WBC中:足趾+跖趾关节+足体较足趾、足体、足趾+跖趾关节升高(P<0.001);其余三组间,仅足趾+跖趾关节较足趾升高(P=0.037)。在N中:足趾+跖趾关节+足体较足趾、足体、足趾+跖趾关节升高(P<0.001);其余三组间,仅足趾+跖趾关节较足趾升高(P=0.032)。在CRP中:足趾较足体、足趾+跖趾关节、足趾+跖趾关节+足体降低(P<0.001);足趾+跖趾关节+足体较足趾、足体、足趾+跖趾关节升高(P<0.05)。见表 3。
| 表 3 DFI不同感染广度的患者全身感染指标比较 Table 3 Comparison of systemic infection indicators in patients with different width of DFI |
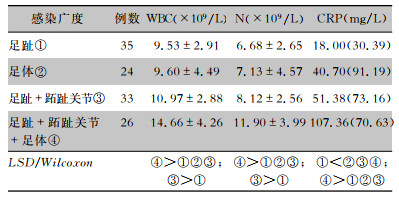
|
DFI不同感染深度比较,在WBC中:深层感染较浅层感染、中层感染升高(P<0.001);而浅层感染与中层感染比较,差异无统计学意义(P>0.05)。在N中:深层感染较浅层感染、中层感染升高(P<0.001);而浅层感染与中层感染比较,差异无统计学意义(P>0.05)。在CRP中:深层感染较浅层感染、中层感染升高(P<0.001);中层感染较浅层感染升高(P=0.002)。见表 4。
| 表 4 DFI不同感染深度的患者全身感染指标比较 Table 4 Comparison of systemic infection indicators in patients with different depth of DFI |

|
DFI不同血供情况比较,在WBC中:正常较轻度缺血、重度缺血升高(P<0.05);轻度缺血与重度缺血比较,差异无统计学意义(P>0.05)。在N中:正常较轻度缺血、重度缺血升高(P<0.05);轻度缺血较重度缺血升高(P=0.040)。在CRP中:正常较重度缺血升高(P<0.001);轻度缺血较重度缺血升高(P=0.002);正常与轻度缺血比较,差异无统计学意义(P>0.05)。见表 5。
| 表 5 DFI不同血供情况的患者全身感染指标比较 Table 5 Comparison systemic infection indicators in patients with different blood supply of DFI |

|
既往具体探讨DFI局部特征与患者全身感染指标之间关系的研究较少[3]。DFI不同感染广度对患者WBC、N、CRP影响无统计学意义;各组间比较显示,感染累及足趾+跖趾关节+足体时较其他三组有更高的趋势,而感染仅累及足趾时较其他三组有更低的趋势。提示DFI不同感染广度和患者WBC、N、CRP仍旧存在一定的正相关性,但在感染广泛累及或十分局限时才比较明显。DFI不同感染深度对患者WBC、N、CRP影响具有统计学意义;各组间比较显示,DFI深层感染较浅、中层感染升高,提示累及骨关节的感染会引起更高的全身感染指标;而中层感染较浅层感染仅CRP升高,可能是因为CRP更加敏感。DFI不同血供情况与患者WBC、N、CRP影响具有统计学意义;各组间比较显示,按正常、轻度缺血、重度缺血顺序依次降低。提示在缺血性DFI患者中,缺血严重程度与WBC、N、CRP呈负相关。其原因可能是较差血运在一定程度上限制了局部感染的扩散和全身转移,使得全身感染指标与局部感染病情不平行,因而不能以全身感染指标判断局部感染病情, 缺血DFI的感染情况可能比评估的更重,甚至感染指标不高亦存在严重的局部感染。缺血的DFI在血运重建前需要先局部控制感染, 抗菌药物全身负荷以免血管开通感染迅速进展,导致脓毒血症乃至感染性休克等危重病情。
由于N本就是WBC构成部分之一,二者具有较高的一致性,在本研究中WBC与N在评价DFI时表现良好。这一结果与传统观点相反,Armstrong等[5]对1990—1992年间28例DFI患者的回顾性研究,该研究中54%的患者未见WBC升高,因而其认为WBC对于糖尿病急性骨髓炎是不良指标(poor indicator),但该研究样本量过小。同期同一研究者[6]的另一项回顾性研究获得类似的结论,但该研究中未区分DFI患者的感染情况。国外的研究对于WBC多有争论。近年来的国内多项研究[7-8]提示WBC在评价DFI感染严重程度、监测病情变化等方面有良好表现,可能是中国DFI病情和国外不同所致。本研究中,CRP是评价DFI的良好指标,且其可能较WBC、N更敏感,CRP在DFI诊断中的价值在国内外较为公认[7-12],其中Michail等[9]认为CRP>14 mg/L有助于骨髓炎诊断。
本研究还统计分析了N%、NLR、PCT,但未得出有意义的结果,因此在结果部分未做具体阐述,考虑可能的原因是:(1)感染时WBC、N均升高,N%升高较WBC、N升高相对不明显,可能因此差异无统计学意义,既往国内外的研究也较少涉及N%;(2)近期国外研究[10, 13-14]提示NLR是一个较好反映DFI的指标,但在本研究中未获得这一结论,可能与中国DFI病情更加复杂,影响了L水平有关,国内对NLR研究较少;(3)目前国外的研究[15-17]认为PCT是反映全身细菌感染、脓毒血症的良好指标,但对于DFI其特异度高,敏感度不足,局部感染一般不升高或仅轻度升高,严重的局部感染才明显升高,DFI患者中如果PCT显著升高则提示病情危重和更差的预后[18],本研究亦观察到PCT仅在较为严重的DFI患者中明显升高,且分布差异较大,但无统计学意义,与近年来国内研究[7-8]结果有一定矛盾。
另外,本研究未常规行红细胞沉降率(ESR)检测,是考虑ESR受影响因素较多,在中国复杂DFI病情中特异性不足,但国外的研究[9, 11, 19]较为一致的认为ESR在DFI诊断与监测中具有重要价值,其中Butalia等[19]认为ESR>70 mm/h有助于骨髓炎的诊断,国内对于ESR在DFI诊断中价值的研究较少。
综上所述,感染广度、感染深度、血供等DFI局部特征对全身感染指标存在重要影响。DFI不同感染广度、感染深度与患者全身感染指标有一定的正相关性,与缺血有负相关性。在DF远端局限感染、浅表感染,或合并重度缺血时,患者全身感染指标可能不能反映DFI实际感染病情。临床实践中需结合DF感染局部特征与患者各种全身感染指标,综合分析判断以切实指导临床诊治。
| [1] |
Xu ZR, Ran XW. Diabetic foot care in China: challenges and strategy[J]. Lancet Diabetes Endocrinol, 2016, 4(4): 297-298. DOI:10.1016/S2213-8587(16)00051-6 |
| [2] |
中华医学会糖尿病学分会, 中华医学会感染病学分会, 中华医学会组织修复与再生分会. 中国糖尿病足防治指南(2019版)(Ⅰ)[J]. 中华糖尿病杂志, 2019, 11(2): 92-108. DOI:10.3760/cma.j.issn.1674-5809.2019.02.004 |
| [3] |
蒋竹奕, 谢颖, 杨川. 中国糖尿病足溃疡患者预后危险因素研究进展[J]. 中国糖尿病杂志, 2020, 28(7): 550-554. DOI:10.3969/j.issn.1006-6187.2020.07.014 |
| [4] |
蒋竹奕, 李莉, 吴炎, 等. 糖尿病足小截肢影响因素分析[J]. 中国糖尿病杂志, 2021, 29(6): 433-437. DOI:10.3969/j.issn.1006-6187.2021.06.007 |
| [5] |
Armstrong DG, Lavery LA, Sariaya M, et al. Leukocytosis is a poor indicator of acute osteomyelitis of the foot in diabetes mellitus[J]. J Foot Ankle Surg, 1996, 35(4): 280-283. DOI:10.1016/S1067-2516(96)80075-5 |
| [6] |
Armstrong DG, Perales TA, Murff RT, et al. Value of white blood cell count with differential in the acute diabetic foot infection[J]. J Am Podiatr Med Assoc, 1996, 86(5): 224-227. DOI:10.7547/87507315-86-5-224 |
| [7] |
单雅娟, 俞建洪, 高倩, 等. 血清CRP与PCT及白细胞计数在糖尿病足感染中的临床价值探讨[J]. 中华医院感染学杂志, 2018, 28(24): 3776-3779. |
| [8] |
李超, 赵金峰, 张言涛, 等. 血清降钙素原和C-反应蛋白与白细胞计数对糖尿病足感染严重程度判定及预后评估的价值[J]. 中国慢性病预防与控制, 2019, 27(1): 48-51. |
| [9] |
Michail M, Jude E, Liaskos C, et al. The performance of serum inflammatory markers for the diagnosis and follow-up of patients with osteomyelitis[J]. Int J Low Extrem Wounds, 2013, 12(2): 94-99. DOI:10.1177/1534734613486152 |
| [10] |
Metineren H, Dülgeroğlu TC. Comparison of the neutrophil/lymphocyte ratio and C-reactive protein levels in patients with amputation for diabetic foot ulcers[J]. Int J Low Extrem Wounds, 2017, 16(1): 23-28. DOI:10.1177/1534734617696729 |
| [11] |
van Asten SA, Jupiter DC, Mithani M, et al. Erythrocyte sedimentation rate and C-reactive protein to monitor treatment outcomes in diabetic foot osteomyelitis[J]. Int Wound J, 2017, 14(1): 142-148. DOI:10.1111/iwj.12574 |
| [12] |
王鹏华, 褚月颉, 于德民, 等. 216例糖尿病足感染患者血清超敏C反应蛋白的变化及临床意义[J]. 中国糖尿病杂志, 2006, 14(6): 429-431. DOI:10.3321/j.issn:1006-6187.2006.06.013 |
| [13] |
Demirdal T, Sen P. The significance of neutrophil-lymphocyte ratio, platelet-lymphocyte ratio and lymphocyte-monocyte ratio in predicting peripheral arterial disease, peripheral neuropathy, osteomyelitis and amputation in diabetic foot infection[J]. Diabetes Res Clin Pract, 2018, 144: 118-125. DOI:10.1016/j.diabres.2018.08.009 |
| [14] |
Altay FA, Kuzi S, Altay M, et al. Predicting diabetic foot ulcer infection using the neutrophil-to-lymphocyte ratio: a prospective study[J]. J Wound Care, 2019, 28(9): 601-607. DOI:10.12968/jowc.2019.28.9.601 |
| [15] |
Saeed K, Ahmad N, Dryden M. The value of procalcitonin measurement in localized skin and skin structure infection, diabetic foot infections, septic arthritis and osteomyelitis[J]. Expert Rev Mol Diagn, 2014, 14(1): 47-54. DOI:10.1586/14737159.2014.864238 |
| [16] |
Korkmaz P, Koçak H, Onbaşı K, et al. The role of serum procalcitonin, interleukin-6, and fibrinogen levels in differen-tial diagnosis of diabetic foot ulcer infection[J]. J Diabetes Res, 2018, 2018: 7104352. |
| [17] |
Ingram JR, Cawley S, Coulman E, et al. Levels of wound calprotectin and other inflammatory biomarkers aid in deciding which patients with a diabetic foot ulcer need antibiotic therapy (INDUCE study)[J]. Diabet Med, 2018, 35(2): 255-261. DOI:10.1111/dme.13431 |
| [18] |
Meloni M, Izzo V, Giurato L, et al. Procalcitonin is a prognostic marker of hospital outcomes in patients with critical limb ischemia and diabetic foot infection[J]. J Diabetes Res, 2019, 2019: 4312737. |
| [19] |
Butalia S, Palda VA, Sargeant RJ, et al. Does this patient with diabetes have osteomyelitis of the lower extremity?[J]. JAMA, 2008, 299(7): 806-813. |



